Поддерживать здоровье ЖКТ непросто без понимания структуры и работы его органов. Знание о том, что представляет собой поджелудочная железа, её местоположение и симптомы боли, помогает своевременно заметить нарушения работы пищеварительной системы и предотвратить возникновение серьёзных, а иногда даже угрожающих жизни, заболеваний.
Где находится поджелудочная железа у человека?
Поджелудочная железа — пищеварительный орган, производящий желудочный сок и ферменты, важные для переваривания пищи.
Секреция железы участвует в переработке жиров и белков. В островковых клетках органа эндокринные железы синтезируют инсулин и глюкагон — гормональные вещества, отвечающие за метаболизм углеводов и регуляцию уровня глюкозы в крови.
Поджелудочная железа имеет вид продолговатого образования с участками, разделёнными перегородками, и длиной от шестнадцати до двадцати трёх сантиметров.
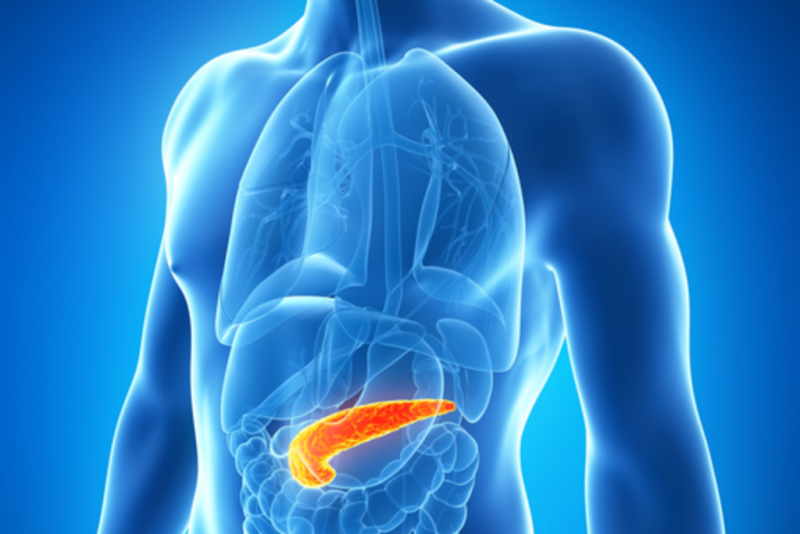
Поджелудочная железа расположена рядом с желудком, граничит с двенадцатиперстной кишкой через протоки. В положении лёжа железа находится в нижнем отделе по отношению к желудку, что объясняет её название.
Центральная часть поджелудочной железы размещается под желудком на уровне первого поясничного позвонка. Хвостовая часть находится слева под ребрами, рядом с селезёнкой.
Железа построена из альвеолярно-трубчатого строения с большим числом протоков, сосудов и нервов. Верхнюю часть органа покрывает соединительная ткань.
Функциональность органа
Орган состоит из двух функциональных частей: экзокринной и эндокринной. В экзокринной части вырабатывается пищеварительный секрет — ферменты амилаза, липаза и протеаза.
В эндокринной части поджелудочной железы располагаются панкреатические островки — группы клеток, производящих гормоны.
- Глюкагон увеличивает содержание глюкозы в крови.
- Гормон, снижающий концентрацию глюкозы в крови.
- гормон гипоталамуса соматостатин;
- Полипептид из поджелудочной железы, угнетающий выделение ее же соков, но стимулирующий выделение сока желудка.
- Грелин, вырабатываемый эпсилон-клетками, вызывает чувство голода.
Поджелудочная железа выполняет множество функций, необходимых для жизнедеятельности человека. Незначительные сбои в её деятельности вызывают нарушение работы других органов пищеварительной системы.
Как болит поджелудочная железа?
Здоровый человек может не знать местоположения поджелудочной железы, так как болевые ощущения появляются только при нарушении её работы. Появление болей в левой стороне подреберья после еды, которые усиливаются и охватывают весь бок и часть спины, указывает на развитие патологий.
Боль может проявляться ощущением давления на грудной клетке, мешающим свободно дышать, что указывает на рост поджелудочной железы.
Во время приступа прием обезболивающих средств обычно бесполезен, небольшой облегчение может появиться, если принять сидячее положение и наклониться вперёд.
Расположение боли указывает на поражение конкретной зоны поджелудочной железы. Боли, локализующиеся между левой реберной дугой и пупком, говорят о воспалении хвостовой части железы. Боли в области между правой реберной дугой и пупком сигнализируют о воспалительных процессах в головке железы.
Симптомы и признаки патологий органа
Неправильная работа поджелудочной железы вызывает определённые признаки.
Вместе с интенсивной болью пациенты отмечают:
- Рвотные позывы усиливаются с ростом болевых ощущений.
- Расстройства пищеварительной системы проявляются тошнотой, изжогой, отрыжкой, газообразованием, бурлением в животе и диареей.
- отсутствие аппетита;
- повышение температуры;
- желтизна склер и кожи;
- потливость;
- тахикардия;
- быстрая потеря веса;
- общая слабость.
Рвота – первый признак проблем с поджелудочной железой. Может появиться утром или после еды, предшествуя боли. Рвотные массы с горьким или кислым привкусом вызваны спазмом желудка. Ощущение облегчения наступает после рвоты.
Насколько ярко проявляются симптомы сбоев работы поджелудочной железы, зависит от тяжести патологий.
Связь проявлений болезни с типом повреждения железы.
Ухудшение работы поджелудочной железы сразу же сказывается на переваривании пищи.
Изменение цвета и консистенции каловых масс указывает на недостаток липазы. Из-за избытка выводящихся жировых веществ кал становится желтоватого или оранжевого оттенка и может быть маслянистым.
Нехватка амилазы приводит к проблемам с усвоением углеводов. Из-за этого стул приобретает жидкую консистенцию, его объем увеличивается.
Недостаток трипсина увеличивает содержание азотных соединений в стуле. Стул приобретает кашицеобразную консистенцию, содержит непоглощенные белковые волокна и имеет неприятный запах. Это может спровоцировать развитие анемии.
Дефицит глюкагона оказывает наименьшее влияние на состояние организма: при необходимости дефицит глюкозы в крови компенсируется надпочечниками.
Патологические последствия отдельных симптомов
При нарушении переваривания пищи в организме развивается дефицит микроэлементов и витаминов. Это проявляется выпадением волос, сухой кожей, снижением массы тела и ломкостью ногтей.
Непереваренные части еды, попадая в толстый кишечник, вызывают образование газов и частые позывы к опорожнению кишечника.

Снижение выработки инсулина и начало развития диабета связаны с нарушением работы островковых клеток, отвечающих за производство гормонов.
Если выведение ферментов из поджелудочной железы нарушено, ткань железы воспаляется и отекает. При застойном положении ферментов в органе развивается некроз тканей.
На какие заболевания указывает боль?
Боль в области поджелудочной железы — сигнал о нарушениях, которые могут привести к серьезным заболеваниям.

С ухудшением работы органа появляются болезни и недуги.
- панкреатитЗаболевание характеризуется воспалением тканей железы. В ходе заболевания накапливаются и активизируются ферменты, вырабатываемые железой, что приводит к ее разрушению. Из выделяемых веществ попадают в кровь вещества, которые повреждают ткани других органов: сердца, печени, почек, легких и мозга.
- абсцессАлкогольный панкреатит может привести к образованию гноя в застойных тканях поджелудочной железы.
- панкреанекрозПоследствиями острой формы панкреатита является некроз клеток, который может спровоцировать внутрибрюшное кровотечение.
- хронический тромбоз селезеночной веныЭто осложнение панкреатита, проявляющееся кровавой рвотой и сильными болями. Возникает увеличение селезёнки и снижение иммунитета.
- холестазЭто осложнение хронического панкреатита, проявляющееся сбоями в выведении желчи и застойными явлениями.
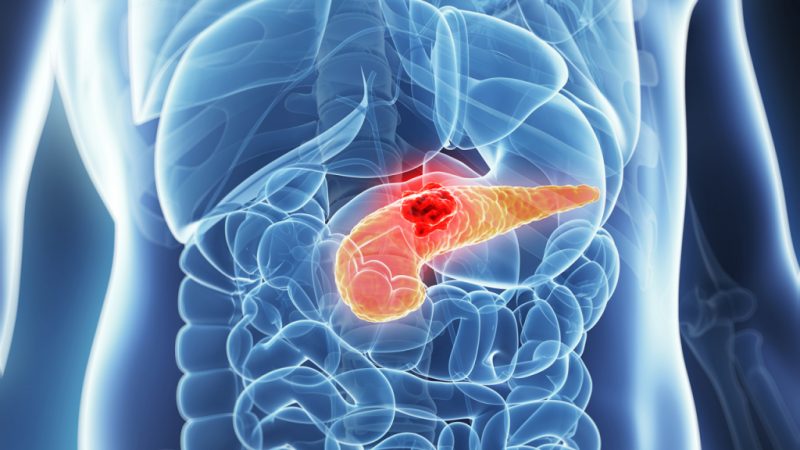
- рак поджелудочнойЗлокачественные опухоли могут развиваться в клетках железистых тканей и протоков поджелудочной железы.
- сахарный диабетЗаболевание развивается при недостатке инсулина, что приводит к нарушению переработки глюкозы и повышению её концентрации в крови (гипергликемии).
Проявляется поражением нервной, мышечной, дыхательной, иммунной, сердечно-сосудистой и половой систем.
Заболевания, возникшие из-за нарушения работы поджелудочной железы, угрожают не только работоспособности системы пищеварения, но и жизни человека.
Что делать при боли в поджелудочной железе?
Болезни поджелудочной часто сопровождаются сильной болью. Больным и их близким важно знать, что делать при боли в поджелудочной — своевременная помощь облегчит состояние и остановит развитие приступа. После этого необходимо как можно скорее обратиться к врачу.

При острой форме панкреатита остановить процесс можно компрессом со льдом, приложенным к месту локализации боли. Для этого человеку нужно принять горизонтальное положение на ровной поверхности и расслабиться. Напряжение мышц брюшной полости усиливает боль.
Во время приступа не стоит принимать пищу, напитки или болеутоляющие препараты.
При хроническом панкреатите больным следует принимать болеутоляющие лекарства по назначению врача.
Диагностические мероприятия
Врачи осматривают пациента с целью выявления причины острых болей, уделяя особое внимание
- характер и локализацию болевого синдрома;
- цвет кожи и склер;
- Боль усиливается при ощупывании, когда пациент лежит на спине.
При подозрении на болезни поджелудочной железы гастроэнтерологи назначают лабораторные анализы для измерения уровня глюкозы, трипсина, амилазы в крови, количества лейкоцитов, активности печёночных ферментов и уровня билирубина.

Анализ мочи позволяет определить уровень амилазы.
Анализ кала обнаруживает повышенное содержание жиров, химотрипсина и трипсина.
К самым показательным методам инструментальной диагностики относятся УЗИ и компьютерная томография. С помощью ультразвука можно определить размер поджелудочной железы, выявить проблемные зоны и присутствие кист.
Компьютерная томография позволяет исследовать состояние поджелудочной железы и протоков. Для исследования протоковой системы железы используют холангиопанкреатографию, сочетающую эндоскопию и рентгенографию.
Диета при заболеваниях
Лечение поджелудочной железы строится на строгой диете. Она основана на исключении из рациона продуктов, которые могут раздражать железу или влиять на её работу.

Под запретом:
- любые виды жирной пищи:
- алкоголь и курение;
- крепкие или насыщенные напитки;
- Кухня с использованием остроты, специй, пряностей и приправ.
- консервация;
- копчености;
- жареная пища;
- кондитерские изделия.
Во время приступа панкреатита от еды следует отказаться – три дня допустимо пить только воду без газа или некрепкие травяные чаи.
После окончания срока вводится постепенный переход на диетическое питание: гречка с кефиром, жидкая манная каша на воде, блюда на пару, белое мясо птицы и рыбы, обезжиренный творог, отварные овощи, каши, омлеты, компоты и кисели.
Несоблюдение диеты уменьшает действие лекарств и мешает выздоровлению.