Паратонзиллитом называют острое воспаление тканей вокруг небной мембраны. Заболевание чаще всего протекает односторонне, но двустороннее воспаление тоже возможно. В конечной стадии около миндалин образуется полость с гноем – паратонзиллярный абсцесс.
Причины возникновения паратонзиллита
Острое воспалительное заболевание может появиться из-за таких возбудителей, как стрептококки, стафилококки и гемофильная палочка. Практика показывает, что все виды ангин имеют одинаковый бактериальный состав, а флегмонозная форма обычно рассматривается как осложнение. Главная причина развития болезни – продолжительное ослабление иммунитета.

В числе прочих причин следует отметить:
- Хронические воспалительные и инфекционные болезни, перенесённые ранее.
- длительный прием гормональных препаратов;
- Заболевания желез внутренней секреции, включая сахарный диабет.
- рыхлая лимфоидная ткань;
- химиотерапия;
- Травмы, полученные механическим, термическим или химическим путями.
- лучевая терапия.
Перечисленные факторы могут способствовать развитию болезни.
Симптомы и признаки
Острый паратонзиллит обычно развивается через несколько дней после того, как пройдёт основное заболевание. Человеку может резко по worsen общая самочувствие и возникнуть боль в горле с одной стороны.
Среди других проявлений паратонзиллита есть:
- сильные головные боли;
- На поверхности миндалин и по их краям может появиться налеть белого или желтоватого цвета.
- Повышение температуры до сорока градусов свидетельствует о тяжелом воспалении.
- у флегмоны не проявляются четкие контуры;
- затруднения при сглатывании;
- В месте образования воспалительного абсцесса может болеть ухо.
- потеря голоса;
- Из рта исходит зловоние.
- Покраснение и припухшие ткани мягкого неба.
- воспаление лимфоузлов в области шеи;
- отечность шейно-лицевой области.
Сильные боли в горле заставляют человека принимать специальную позу для уменьшения дискомфорта. Открывать рот тоже причиняет боль, а еда и питье становятся практически невыносимыми.
Диагностические меры
Для постановки диагноза опытному отоларингологу требуется мало времени. Чаще всего для этого достаточно осмотра пораженной небной миндалины и сбора анамнеза. В идеале полная диагностика флегмонозной ангины состоит из нескольких этапов.
- Врачу необходимо обращать внимание на перенесенные пациентом острые ангины и хронический тонзиллит. Важно изучить также особенности ранее проводимого лечения.
- При физическом обследовании можно заметить легкий наклон головы к стороне воспаленной миндалины. Лимфоузлы увеличены и болезненны.
- При фарингоскопии выявляются гиперемия и диффузная отек тканей зева. Небная миндалина увеличивается и смещается к средней линии. Сверху образуется налет серого или желтого цвета, который удаляется специальным шпателем.
- Проводятся лабораторные исследования: общее клиническое исследование крови и бактериологическое исследование мазка из зева для проверки чувствительности бактерий к антибиотикам.
Лечение острого воспалительного заболевания
Лечение паратонзиллита обязательно включает прием медикаментов, а во время болезни требуется щадящий режим. В независимости от возраста больному нужно воздерживаться от физических нагрузок и проводить большую часть времени в покое. Также необходимо отказаться от жирного и соленого.
Лечение флегмонозной ангины обязательно предполагает прием антибиотиков. Для точного подбора медикаментов необходимо провести бак-посев. Заболевание чаще всего лечится Цефепимом, Амоксиклавом, Спарфлоксацином, Флемоклавом, Азитромицином, Цефиксимом.
Помимо прочего можно применять локальные средства – Биопарокс. Для полоскания горла подходят Йодинол, Мирамистин, Фурацилин и Люголь.
Для обеззараживания слизистой оболочки применяются Фарингосепт, Гексализ, Нео-ангин, Грамицидин. Стрепсилс или Флурбипрофен смягчают горло и уменьшают воспаление. При симптомах принимают жаропонижающие средства.
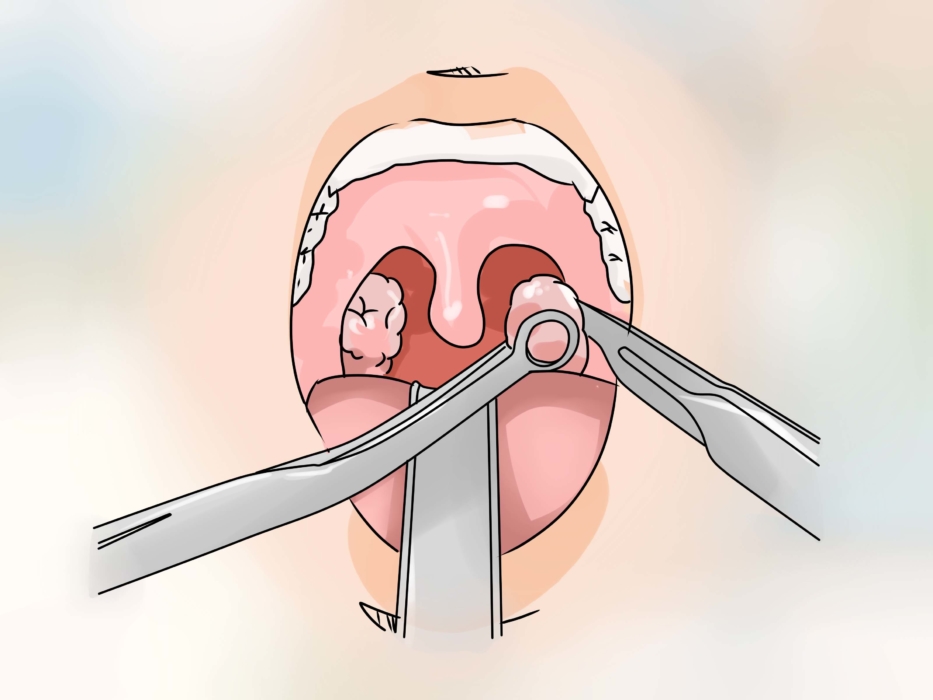
Иногда необходим разрез гнойника, который нужно проводить только в стационаре. Врач не советует ждать самопроизвольного выхода гноя. После вскрытия воспаленная полость хорошо промывается и устанавливается дренаж, помогающий выводить гной.
Возможные осложнения
Лечение следует начать сразу же при появлении первых признаков болезни. В противном случае осложнения могут быть крайне серьезными.
- Бактериальное воспаление мозговой оболочки.
- Формирование свища возможно после рассасывания гнойника.
- Отит гнойного характера.
- Отек гортани.
- Воспаление носовой полости.
- Инфекционные поражения тканей и мышц.
- Кровоизлияния из сосудов у поверхностей слизистых оболочек.
Ангина может привести к сепсису, миокардиту, остеомиелиту и полиартерииту.
Профилактика
Необходимо вовремя лечить любые инфекции верхних дыхательных путей, стараться всеми возможными способами укреплять иммунитет и соблюдать основные правила гигиены ротовой полости.

Для устранения очагов воспаления обратитесь к лечению всех хронических заболеваний и инфекций, а также своевременно заживляйте пораженные кариесом зубы. При ангинах регулярно обрабатывайте воспаленное горло.