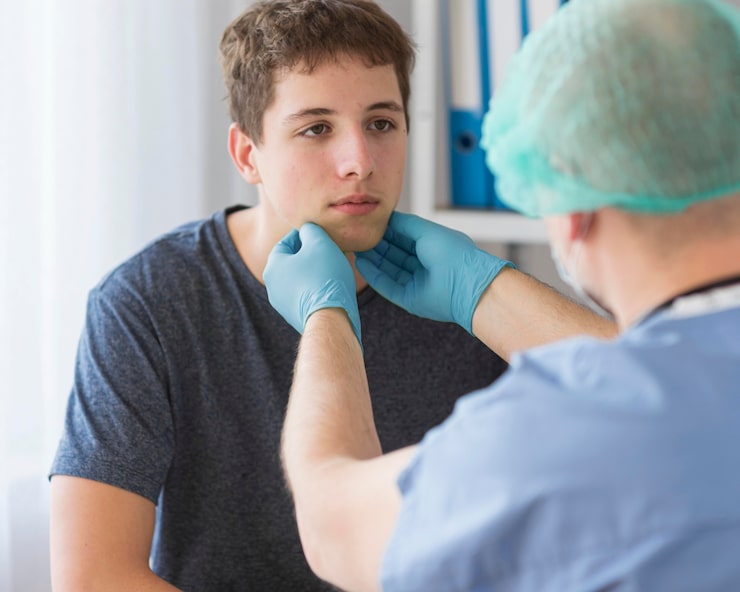
Фурункул – это острое гнойное воспаление кожи, которое начинается с воспаления волосяного фолликула и распространяется на прилегающие подкожные ткани. Причиной заболевания обычно является золотистый или белый стафилококк. Какие существуют способы быстрого лечения фурункула в домашних условиях и как избежать осложнений?
В разговорной речи это заболевание называют нарывом или чирьем. Чирей может появиться на любой части тела, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы, однако наиболее часто он развивается на лице, затылке, спине, ягодицах, бедрах и в ушном канале.
Если процесс распространяется, приводя к образованию множественных нарывов, или они возникают регулярно, то ставят диагноз «фурункулез.
Причины возникновения фурункула

Среди основных факторов, приводящих к развитию этого заболевания, следует выделить:
- избыточная потливость, чрезмерное выделение кожного сала, акне;
- редкое промывание и частое загрязнение кожи;
- гормональная нестабильность;
- потребление блюд, бедных витаминами, избыток транс-жиров, быстрых углеводов в рационе;
- низкая иммунная защита (местная и общая);
- нарушения в обменных процессах;
- эндокринные, неврологические нарушения, болезни крови, сосудов;
- дисбиоз кишечника, гепатит;
- очаги рецидивирующих хронических заболеваний в организме;
- отравления хронического характера, включая интоксикацию алкоголем и промышленными веществами;
- длительные стрессовые состояния.
Риск осложнений при нарыве зависит от того, где он расположен.
Наибольший риск осложнений представляют собой нарывы, которые могут появиться на голове (преимущественно в области губ и носа), на затылке и шее, в паху, в складках ягодиц, во впадине подмышки, в слуховом проходе.
Благодаря обильному количеству кровеносных и лимфатических сосудов, находящихся в непосредственной близости от поверхности, патогенные микроорганизмы могут без труда проникать в кровоток, что приводит к:
- абсцесс мозговых оболочек, менингит, септический флебит церебральных сосудов;
- воспаление и тромбоз лимфатических и венозных путей, флебит лицевых вен;
- лимфаденит (воспаление лимфоузлов);
- множественные поражения гнойными метастазами печени, почек, сердца, суставов;
- заражение крови.
Симптомы фурункула
Проявление симптомов зависит от степени прогрессирования гнойного образования.
- Стадия инфильтрации.
На коже ощущается покалывание и зуд, после чего через 1–2 дня проявляется болезненное уплотнение и покраснение.
2. Стадия созревания.
На третий или четвертый день в области инфильтрата образуется воспалительный узел конусовидной формы, выступающий над поверхностью кожи и достигающий размера от 2 до 50 мм. Кожа становится багровой, горячей на ощупь, ткани отекают. Пациент испытывает интенсивную, «пронизывающую» боль.
На 5–7-й день нарыв становится еще более выраженным, кожа вокруг него краснеет, а на его поверхности формируется пустула – гнойничковое образование в виде желтовато-белой головки. Внутри узелка, в его центре, формируется и уплотняется стержень, состоящий из омертвевших тканей и гнойной жидкости.
На седьмой или девятый день нарыв вскрывают, при этом выходит значительное количество гнойного содержимого. Удаление внутреннего стержня может занять еще один-два дня. После вскрытия боль быстро проходит, а признаки воспаления ослабевают.
3. Стадия заживления.
Поврежденная ткань в области бывшего гнойного образования очищается от остатков экссудата и со временем заживает с образованием рубца, который характеризуется красновато-синюшным оттенком.
Проявление общих симптомов заболевания варьируется в зависимости от расположения чирья, его размеров и возраста пациента.
Когда воспаленный узел имеет значительный размер, находится в области головы или на коже присутствует множество образований, могут наблюдаться: повышение температуры тела, озноб, головная боль, тошнота, а в анализе крови – увеличение СОЭ и повышение уровня лейкоцитов.
При своевременно начатом лечении продолжительность патологического процесса обычно составляет от 10 до 12 дней.
Важно проводить различие между фурункулом и остиофолликулитом – поверхностным воспалением, затрагивающим выходное отверстие волосяной луковицы, акне (угревой болезнью), при которой высыпания возникают из-за проблем с выведением кожного сала, а также воспалением потовых желез у младенцев.
Необходимо учитывать возможность развития более серьезных заболеваний, симптомы которых могут быть похожи на признаки фурункула. Такие состояния требуют интенсивного лечения антибиотиками и хирургического вмешательства, проводимого только в условиях стационара. Речь идет о карбункуле, абсцессе, гидрадените («сучье вымя») и флегмоне.
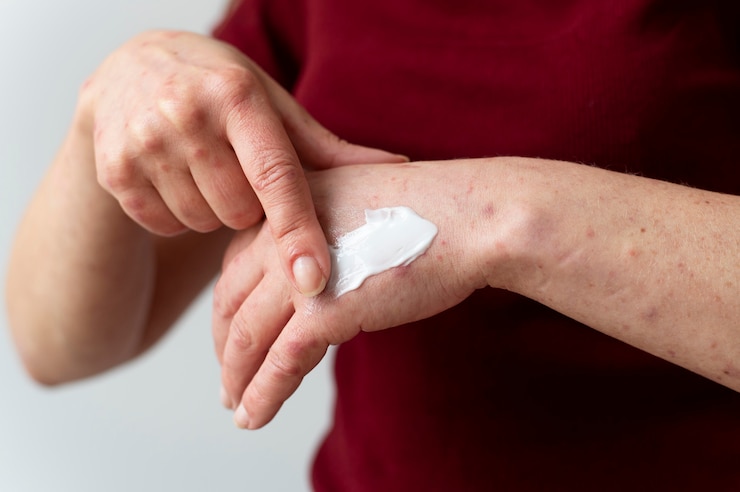
Лечение фурункула в домашних условиях
Как можно вылечить фурункул в домашних условиях, принимая во внимание стадию его развития.
Домашнее лечение допустимо лишь в случае, если чирей имеет незначительный размер (не более 5 мм), отсутствует повышенная температура тела и симптомы, указывающие на воздействие бактериальных токсинов, такие как тошнота, слабость и головная боль).
В некоторых случаях необходимо срочно обратиться за медицинской помощью:
- температура повышается (от 37,5 С);
- появились симптомы воспаления и инфицирования смежных тканей – зона покраснения вокруг гнойника увеличивается;
- долгое время «головка» не назревает (более 7 дней);
- крупный воспаленный узел образовался у ребенка моложе 10 лет;
- нарыв появился на лице, шее или в ушном проходе;
- патология возникла у пациента с болезнями сердца, иммунодефицитом, ревматоидным артритом, сахарным диабетом, раковым процессом, на фоне приема противоопухолевых, гормональных средств, препаратов, подавляющих иммунитет.
Чего делать нельзя:
- Самостоятельное выдавливание, прокалывание и разрезание чирей чревато серьезными последствиями. Эти действия нередко приводят к широкому распространению инфекции, образованию абсцесса, развитию тромбофлебита лицевых вен, инфицированию тканей мозга и общему заражению крови, что создает угрозу для жизни пациента.
- Применение согревающих методов на начальной стадии, характеризующейся покраснением кожи, уплотнением и болезненностью, до формирования выраженной конусовидной выпуклости, может привести к усилению и распространению инфекции.
- В зависимости от поставленного диагноза, определенные медицинские и народные методы лечения могут оказаться нежелательными. Например, мазь Вишневского противопоказана при лимфадените, гнойной липоме и не предназначена для использования на лице.
Препараты и мази, способствующие прорыву абсцесса
Целью местного лечения нарыва является стимуляция созревания и вскрытия гнойного очага, уменьшение отечности, болевых ощущений и предотвращение распространения воспаления на прилегающие ткани.
Перед применением мазей необходимо обработать кожу вокруг гнойника 3% раствором перекиси водорода, а также спиртовыми растворами салициловой, борной и камфорной кислот, двигаясь от краев воспаленной области к центру. Это позволит избежать распространения гнойного процесса.
Использование йода и зеленки нежелательно, поскольку они могут вызвать ожоги и скрыть признаки заболеваний кожи в очагах воспаления.
Вместо приобретения дорогих лекарственных средств целесообразнее использовать проверенные временем и эффективные методы лечения.
Внешние средства, способствующие созреванию «головки», смягчению эпителиальных тканей и облегчению болевых ощущений:
- Салициловая кислота может применяться в виде мази с концентрацией 10% или в форме присыпки;
- Левосин, мазь Вишневского, ихтиоловая мазь, Бактробан, Йоддицерин.
Повязки, содержащие мазь Вишневского, Ихтиоловая мазь или Левосин, стимулируют кровоток в области нагноения, что способствует ускорению созревания фурункула. Дважды в день рекомендуется использовать «ихтиоловую лепешку», нанося чистый ихтиол на гнойничок и прикрывая его небольшим рыхлым слоем натуральной ваты. При высыхании «лепешка» легко удаляется кипяченой водой. Процедуры выполняют дважды в сутки, до полного очищения от гноя.
Синтомициновая мазь способствует оттягиванию гнойных выделений, даже если патологический процесс находится на запущенной стадии.
- В случае, когда центральный гнойно-некротический стержень инкапсулируется, используют ферментные препараты в виде раствора или присыпки: иммобилизованный трипсин (0,5–1%), химотрипсин, химопсин. Эти средства помогают отторжению неживых тканей, способствуют более свободному выходу гнойных масс, разжижают их и ускоряют регенерацию.
Многие хирурги выступают против использования влажных согревающих компрессов и припарок, поскольку они могут вызывать мацерацию кожи вокруг очага воспаления, что способствует распространению инфекции.
Для стимуляции более быстрого созревания абсцесса рекомендуется применять сухие компрессы, делая их до десяти раз в течение дня, каждый раз на 15 минут.
Для облегчения состояния используют либо натуральный, нагретый материал, либо мешочек с мелкой солью. Соль обладает выраженным антибактериальным действием, способствует ускорению процесса выздоровления и сдерживает воспаление, препятствуя его распространению.
Необходимо учитывать, что при повышенной температуре проведение тепловых воздействий запрещено.
Воздействие ультрафиолетовым излучением (при наличии УФ-лампы) или прогревание солнечным светом может быть полезно для воспаленного участка. На этапе созревания, по рекомендации специалиста, применяют УВЧ-терапию.
При интенсивной, простреливающей боли рекомендуется использование обезболивающих и противовоспалительных средств:
- Кетанол, Анальгин в комбинации с Парацетамолом (половина таблетки каждого препарата);
- наружно, чтобы уменьшить боль, накладывают повязку с азотнокислым серебром (раствор 1%).
Удаление фурункула
Медицинские работники предупреждают, что удаление гнойного образования без помощи специалиста может быть рискованным. Однако, если чирей созрел и расположен не на голове, его можно аккуратно помочь вскрыться при соблюдении мер предосторожности.
Как понять, что нарыв можно вскрыть?
Необходимо подождать, пока чирей не созреет и не лопнет сам. Это определяется по ряду признаков:
- Нагноение продолжается не меньше 7 дней.
- На воспаленном узле в верхней части образовался выступающий участок белого или желтоватого цвета.
- Вокруг конуса гнойника область покраснения стала меньше и имеет более выраженные контуры, четко отделяющие его от неповрежденной кожи.
Не рекомендуется трогать гнойные образования до их полного созревания, так как это может спровоцировать распространение инфекции в окружающие ткани и более глубокие слои.
Хирургическое вмешательство, включающее вскрытие абсцесса и извлечение его содержимого
- Для защиты слизистой оболочки глаза от попадания гнойных выделений рекомендуется использовать очки.
- Обработка области воспаления спиртом поможет предотвратить инфицирование. Аккуратно прокол гнойного нарыва стерильной иглой, взятой из шприца, необходимо проводить немного сбоку. Эта процедура обычно не вызывает болезненных ощущений, так как в указанной зоне отсутствуют нервные окончания.
- Удаляйте отделяющийся гной с помощью стерильных салфеток, регулярно заменяя их. Использование ватных тампонов не рекомендуется, поскольку их волокна могут перекрыть путь оттока гнойных масс.
- При наличии плотного стержня, сопровождающегося гнойными выделениями, его следует осторожно извлечь щипцами. Данный стержень, состоящий из отмерших клеток и гноя, удаляется только после его полного формирования и отделения от окружающей ткани.
- При необходимости чирей можно легко выдавить снизу, чтобы удалить всё его содержимое и остановить выделение сукровицы (жидкости, содержащей кровь) из ранки).
Если вы допустили ошибку в определении степени зрелости и замечаете, что гной не выходит полностью, ни в коем случае не продолжайте надавливать на уплотнение.
- Очистите рану перекисью водорода концентрацией 3% и зафиксируйте марлевую повязку, смазанную мазью Левосин или Левомеколь.
В случае повторного скопления гнойных масс или если стержень не отторгается, потребуется повторение процедуры очищения через 2–3 дня.
Внимание! Немедленно обращайтесь к хирургу:
- если поднялась температура, ухудшилось общее состояние;
- если гнойник вскрыт, но стержень не вышел, или гнойное содержимое выходит дольше 3 дней;
- если зона покраснения увеличилась, отекла, уплотнилась, или стала ярче;
- если дергающая или тупая болезненность усилилась, или распространилась на соседнюю область.
После дренирования абсцесса необходимо обеспечить надлежащий уход за раной
Какие методы лечения фурункула после его спонтанного вскрытия»?
Ежедневно до нанесения лечебной мази очаг обрабатывают раствором перекиси водорода, а затем фиксируют марлевыми повязками, смоченными раствором хлорида натрия, до полного прекращения выделений из раны.
Учитывая, что раневая поверхность после хирургического вмешательства имеет гнойный характер, необходимо использовать местные антибиотики для подавления инфекционных микроорганизмов.
Применяют: Стелланин-ПЭГ, Левомеколь и Левосин, мазь Линкомицина 2%, Бактробан, Мупироцин, Томицид, Димексид, Гентамицин, Бактриан, Йоддицерин, Полькортолон, Ируксол, Офлокаин, гель Фузидин-натрия.
Мазь Вишневского и ихтиоловая после вскрытия накладывают не непосредственно на рану, а в область вокруг неё. Эти средства способствуют рассасыванию застойных явлений, что ускоряет отток содержимого и предотвращает инфицирование неповрежденных участков кожи.
При условии корректного лечения и регрессии заболевания, через 2–3 дня наблюдается уменьшение высыпаний на коже и покраснения вокруг них, а также формирование их явной границы, отечность спадает.
По мере того как рана начинает заживать и образуется корочка, не стоит ее сдирать, так как она предохраняет поврежденный участок и защищает новообразованную ткань. При бережном уходе вероятность образования грубого рубца снижается. На данном этапе можно начать постепенно прекращать использование антибактериальных мазей, обрабатывая заживающую область раствором бриллиантовой зелени».
Хотя хирургические вмешательства, проводимые в больнице, в целом не сильно отличаются от тех, что выполняются на дому, врач-хирург обладает более широкими возможностями для оказания медицинской помощи.
Если полное удаление патологического содержимого невозможно, врач устанавливает дренаж – специальную трубку или турунд, через который выделения оттекают наружу.
В некоторых случаях врач может ввести антибиотики вместе с обезболивающим средством непосредственно в пораженную область (блокаду), что способствует быстрому купированию воспаления и препятствует его дальнейшему распространению.
Когда начинать пить антибиотики?
Применение антибиотиков для лечения фурункулов оправдано лишь в некоторых случаях.
В зависимости от клинической ситуации, антибактериальную терапию в форме таблеток или инъекций проводят в течение 5–10 дней:
- если очаг нагноения более 5 мм;
- если появляется множество гнойников;
- если поднимается температура и появляются признаки интоксикации;
- если гнойник находится в паху, подмышке, на затылке, у носа или губ, внутри ноздрей, в ухе;
- возникает осложнение в виде лимфангиит и лимфаденита;
- происходит углубление процесса до развития карбункула, абсцесса, гидраденита, флегмоны;
- у пациентов с сахарным диабетом, тяжелыми патологиями почек, сердца.
Чаще всего назначают:
- К макролидам относятся эритромицин, спирамицин, а также цефалоспорины, такие как цефтриаксон и цефалексин);
- Для взрослых назначают клоксациллин по 500 мг четыре раза в сутки, рифампин – 600 мг один раз в день, клиндамицин – 150 мг в сутки;
- Линкомицин ( Мицивин, Лиоцин), Фузидин;
- Триметоприм, Римактан, Сульфаметоксазол, Рифампицин, Доксициклин, Вибрамицин, Миноциклин;
- иногда – Диклоксациллин.
Благодаря своей способности к быстрому развитию устойчивости к антимикробным средствам, стафилококк требует осторожного подхода к лечению, и самолечение недопустимо. В большинстве ситуаций необходимо проведение бактериологического исследования, позволяющего определить чувствительность возбудителя к антибиотикам.
При инфекциях кожи, вызванных штаммами золотистого стафилококка, устойчивыми к метициллину, специалист может рекомендовать применение препарата Ванкомицин.
В дополнение к антибиотикотерапии, нередко назначают сульфаниламидные препараты и антигистаминные средства, такие как Пипольфен, Димедрол, Супрастин и хлористый кальций. Эти лекарства помогают уменьшить восприимчивость клеток к токсинам, образующимся при разрушении бактерий и тканей.
Народные методы лечения фурункулов
Традиционные методы могут быть полезны как дополнение к основному лечению.
Медики не смогли выработать согласованной позиции относительно целесообразности использования теплых влажных повязок.
Существует мнение, что это может только усугубить ситуацию. Поэтому прежде чем применять народные методы лечения, включающие примочки, компрессы и другие влажные процедуры, необходимо проконсультироваться с врачом или тщательно наблюдать за состоянием очага воспаления во время их использования. При любом ухудшении, увеличении уплотнения или покраснения следует немедленно обратиться за медицинской помощью.
Наиболее эффективными народными способами, способствующими ускорению отхождения гноя и образованию головки фурункула, являются следующие:
- Лепешки изготавливаются из смеси ржаной муки, теплой воды и меда. Густую массу прикладывают к области воспаления, заменяя ее каждые 3–4 часа. Этот метод эффективен на начальном этапе, когда фурункул еще не образовался. Он часто помогает остановить его развитие.
- После удаления гнойного образования солевые примочки с использованием обычной и йодированной соли допустимо применять каждые четыре часа. Для приготовления целебного солевого раствора подходящей концентрации для взрослых рекомендуется смешивать не более трех столовых ложек соли с одним литром воды. Для лечения детей используют две чайные ложки на стакан кипяченой воды.
- Для удаления гноя используют лук. Луковицу разрезают, запекают в духовке в течение 30 минут при температуре 180 °С, после чего полученной мякотью обильно смазывают пораженный участок и фиксируют мягкой повязкой. Повязку следует менять каждые 5–6 часов.
- Для терапии используют сырой картофель. Овощ натирают, отжимают, иногда добавляют немного меда, а затем прикладывают повязки с полученной смесью до трех-четырех раз в день.
- Использование алоэ, или «столетника», для удаления гноя. Берется молодой, нежный лист растения, из которого удаляются колючки, после чего он разминается. Полученную массу накладывают на чирей, фиксируя ее повязкой, которую необходимо менять пять или шесть раз в сутки. По мере созревания фурункула все процессы протекают быстрее, и гнойник быстрее вскрывается. Применение возможно на любой стадии развития. В случае если фурункул не вскрылся и находится на ранней стадии, возможно полное снижение воспаления.
- На этапе выделения жидкости из открывшегося гнойного участка, сок алоэ смешивают с оливковым маслом в одинаковой пропорции. Полученную смесью пропитывают марлю, которую затем накладывают на пораженный участок, фиксируя пергаментной бумагой и бинтом. Компресс держат в течение 12 часов, после чего применяют свежий.
- Гречневую кашу можно приготовить на воде. Вареная гречка также применяется в качестве средства для лечения фурункулов. Густую гречневую кашу наносят на марлю, прикладывают к области воспаления и заменяют свежей порцией каждые четыре часа.
Лечение фурункулеза у детей
Фурункулез – это инфекционное заболевание кожи, характеризующееся образованием множественных гнойных воспалений на разных стадиях развития. Заболевание может быть локализованным, поражающим отдельные участки кожи, или генерализованным (диссеминированным), а также протекать в острой или хронической форме.
Появление новых очагов инфекции возможно вследствие распространения возбудителя от первоначального места поражения. Это явление нередко возникает из-за недостаточной обработки антисептиками и некорректного вскрытия фурункулов.
В детско-подростковом возрасте фурункулез нередко развивается вследствие следующих факторов:
- неразвитость иммунной системы и структуры кожи (особенно у малышей моложе 5 лет);
- гормональная нестабильность;
- активность сальных, потовых желез;
- болезни пищеварительного тракта, дисбактериоз, дерматиты;
- частые микротравмы, контакт с загрязненными объектами при играх;
- несоблюдение гигиены, неправильное питание.
Лечение фурункулеза у младенцев возможно только в условиях стационара.
При лечении фурункулов у детей применяют как хирургические методы, так и медикаментозную терапию, используя те же препараты, что и для взрослых, но с учетом возраста и соответствующим образом корректируя дозировку.
Применяют:
- При лечении младенцев могут применяться антибиотики, в том числе Цефалексин в виде порошка для приготовления суспензии и Фузидин-натрий.
- Ребенку обязательно назначают витамины группы B, никотиновую кислоту, витамин A и C. В более серьезных ситуациях может потребоваться введение витаминов в виде инъекций.
- Обогатить организм витамином B можно с помощью приема пивных дрожжей в таблетированной форме, что нередко используется для лечения фурункулов.
- Для повышения устойчивости организма к болезням и с учетом вероятности аллергических реакций в возрастной дозе используют мумие, настойку элеутерококка, аралии и пантокрин.
- Использование лекарственных средств, направленных на укрепление иммунитета, возможно только по рекомендации врача-педиатра. В эту группу входят такие препараты, как Серамил, Деринат, Миелопид, Ликопид, Полиоксидоний, Октагам и Интраглобин.
Питание при фурункулезе
Диета предполагает сокращение потребления углеводной и жирной пищи, а также острых специй. В рацион рекомендуется включить больше морской и речной рыбы, черного хлеба, дрожжей, круп, богатых витамином B (например, гречку и овсянку), овощей (в особенности моркови), ягод и фруктов. Продукты, содержащие клетчатку, способствуют очищению кишечника, предотвращая отравление организма токсинами и продуктами метаболизма. Также необходимо употреблять отварное мясо, печень, большое количество кисломолочных продуктов, которые подавляют процессы гниения.
Важно также включать в рацион небольшое количество натурального сливочного масла, не подвергавшегося обработке, и различные виды растительных масел.