Болезнь суставов сопровождается болевыми приступами и искривлением суставов. Подагрический артрит можно вылечить, используя несколько групп лекарств. Важное условие для выздоровления — соблюдение низкопуриновой диеты.
Причины развития подагрического артрита
Изменения метаболизма азотистых веществ, таких как пурины, ведут к образованию мочевой кислоты и ее солей (уратов). Эти нарушения обмена могут проявляться гиперурикемией — недостаточным выведением метаболитов с мочой, задержкой их в тканях.
Способствуют развитию ПА:
- генетическая предрасположенность к метаболическим нарушениям;
- Продукты, полученные от животных, богатые пуринами.
- пивной алкоголизм;
- патологии почек;
- высокое АД.
Женские гормоны, возможно, предохраняют организм от излишнего количества уратов. У мужчин преждевременное начало полиартрита (после 35–40 лет) связывают с повышенной концентрацией мочевой кислоты даже в пределах нормы. Продукты распада пуринов трансформируются в микрокристаллы, накапливаются и вызывают воспаление.
Формы развития болезни
Нарушения обмена пуринов и гиперурикемия не всегда проявляются приступами боли. Подагра может длительно протекать без симптомов. Отсутствие боли задерживает начало лечения, хотя в организме уже происходят метаболические нарушения. Врачи называют эту форму «асимптоматической подагрой».
Существует две основные формы развития болезни: первичная и вторичная. Первичный ПА возникает из-за наследственной предрасположенности, врожденного дефекта обмена веществ. Вторичный — вследствие болезней почек, крови или приема лекарств.
Боль чаще всего начинается в суставе большого пальца стопы. Между первыми проявлениями и следующей атакой проходит несколько месяцев. Сила боли зависит от различных факторов, особенно от восприимчивости окружающей ткани к накапливанию уратов.
Различают стадии ПА:
- асимптоматическая гиперурикемия;
- острая фаза;
- рецидивирующая;
- хроническая с множеством узелков (тофусов).
Больше всего страдают от заболевания пальцы ног и рук. У женщин в период менопаузы при полиартрите поражаются суставы рук. Образуются многочисленные тофусы, воспаление распространяется на другие суставы.
Это интересно: остеопатия – что это такое, что лечит?
Симптомы и признаки заболевания
Подагрические атаки могут спровоцировать травмы, злоупотребление алкоголем и обострение инфекционных или воспалительных заболеваний. Приступ обычно начинается рано утром или ночью. Без приема лекарств атака продолжается от двух до семи суток.
Симптомы подагрического артрита:
- Острое, резкое больное ощущение, преимущественно в первом пальце стопы, возникает неожиданно.
- нарастание интенсивности болевого синдрома;
- покраснение кожи и опухание сустава;
- спонтанное выздоровление.
В периоды между приступами подагрического артрита самочувствие благоприятное, проявления заболевания не наблюдаются.
Нелечение подагры ведёт к увеличению частоты приступов. Приступы возникают после физической нагрузки или стресса и приобретают затяжной характер. При рецидивирующем течении повторный приступ наступает через несколько месяцев после первого. Бессимптомные периоды становятся короче без лечения. Под кожей и в сухожилиях накапливаются уратовые кристаллы, образуя подагрические узлы.
При хроническом подагре боль в месте образования тофусов постоянна. Иногда над узлами образуются свищи, из которых выделяется белая кашицеобразная масса. Хроническая форма болезни сопровождается отложением уратов в почках. Ранняя диагностика и подходящее лечение позволят избежать обострений и хронизации воспаления.
Диагностические мероприятия
Ревматологи хорошо знакомы с клинической картиной острой формы ПА. Однако при обращении пациентов с начальными симптомами возможны диагностические ошибки. Специалисты обращают внимание на характерную особенность — боль в суставе большого пальца ступни, проявляющуюся приступами. В разных странах разработаны критерии диагностики, но ни одна система не претендует на всеобщность.
Для определения уровня мочевой кислоты пациенту назначают биохимический анализ крови. Возможно проведение рентгенографии суставов. Поляризационный микроскоп помогает выявить кристаллы в тканях.
Для постановки диагноза важно обращать внимание на следующие симптомы.
- наличие гиперурикемии;
- сколько поражено суставов;
- имеются ли покраснение и отек;
- сколько происходило атак за последний год;
- наличие и количество подагрических узелков;
- как изменены хрящи и кости.
При легком течении подагрических атак не случается чаще двух раз в 12 месяцев, воспаляются один или два сустава, без тофусов или с единичными узелками. В случае средней тяжести болезни воспаляются два до четырех суставов, приступы повторяются три до пяти раз в год. Тофусы множественные, но мелкие, суставы умеренно деформированы. Тяжелое течение сопровождается приступами через месяц, поражениями многих суставов и крупными узлами.
Как вылечить подагрический артрит
Цель лечения — купировать боли, предотвращать обострения и осложнения, снижать уровень мочевой кислоты. Лечение без применения лекарств включает борьбу с избыточным весом, отказ от алкоголя, диету с низким содержанием калорий и исключением или пониженным содержанием пуриновых веществ. Применяются препараты, которые уменьшают воспаление в суставе и нормализуют уровень мочевой кислоты.
Медикаментозная терапия
При болевых ощущениях во время ПА врач может назначить короткий курс нестероидных противовоспалительных препаратов. Из группы НПВП предпочтение отдается лекарствам с действующими веществами нимесулидом, диклофенаком, напроксеном, кетопрофеном, индометацином и кеторолаком. Для лечения применяют антиподагрическое средство колхицин и гормональные глюкокортикоиды (ГКС).
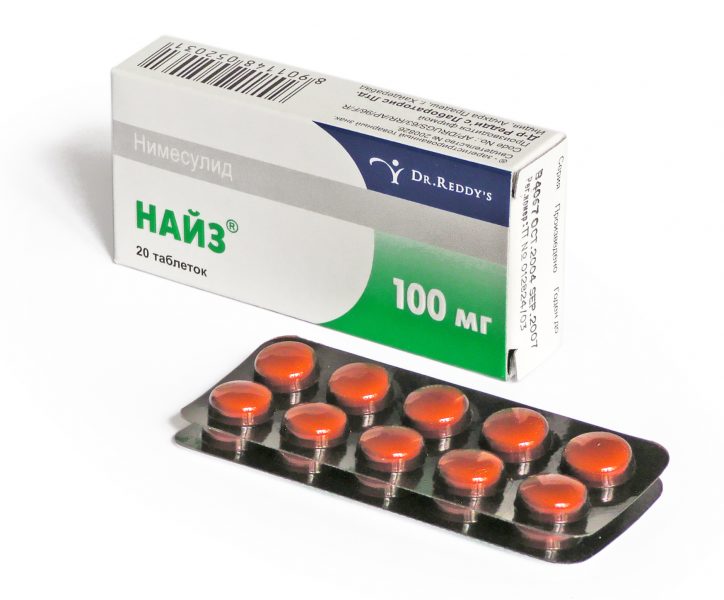
Название лекарственных средств для внутреннего и наружного применения.
- НПВП: Найз, Нимесил, Нимулид, Вольтарен, Наклофен Дуо, Метиндол, Кетонал, Налгезин Форте, Кеторол.
- Колхикум-дисперт.
- Аллопуринол Эгис.
- ГКС: Преднизолон, Кеналог.
- Комбинированные средства: Амбене, Нейродикловит.
- Мази и гели: Долобене, Диклофенак, Нимулид, Долгит.
Колхицин эффективно купирует болевой синдром, являющийся главным проявлением подагрического приступа. Возможно возникновение тошноты, диареи, рвоты. Нестероидные противовоспалительные препараты способны уменьшить воспаление и боль при рецидивирующей и хронической форме болезни. Отсутствие медикаментозной терапии приводит к более интенсивным и продолжительным приступам.
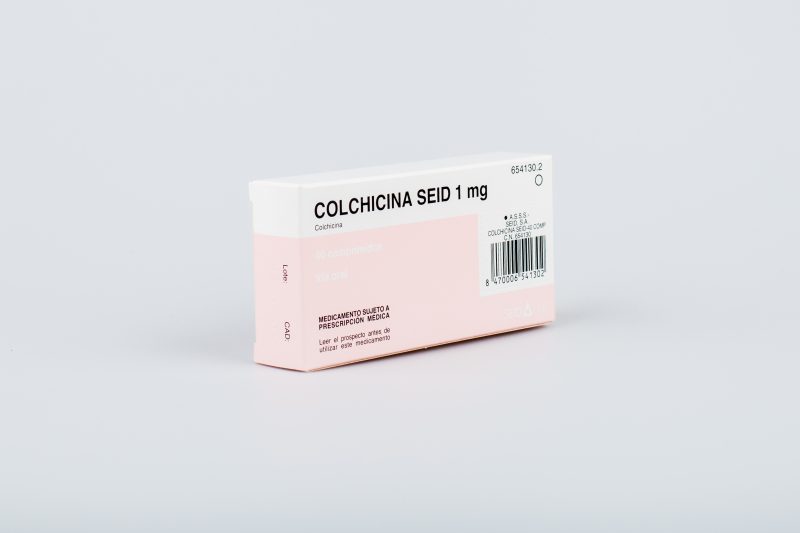
Клинические исследования показали эффективность нимесулида и кетопрофена по сравнению с диклофенаком: пациенты лучше переносили лечение и ощущали быстрое обезболивание.
Аллопуринол – эффективное средство против подагры. Его назначают между приступами для нормализации уровня мочевой кислоты. Лечение помогает уменьшить размеры и размягчить тофусы. Возможны побочные эффекты, такие как нарушения работы ЖКТ и аллергические реакции.
Народные средства
Аппликации с голубой или красной глиной, солевые компрессы помогают избавиться от воспаления и облегчить боли при подагре. Применяют ванночки с отваром ромашки: воду с цветками нагревают на слабом огне 10 минут, добавляют 250 мл крепкого отвара в 2 л теплой воды.

Болями, постоянно сопровождающими ПА, лечат народными методами. Для компрессов используют спирт и настойки. Ванночки делают с раствором из двух столовых ложек морской соли в трёх литрах теплой воды. Продолжительность процедуры от десяти до пятнадцати минут. Солевые ванночки применяют ежедневно в течение двух недель.
Лечение по рецептам народной медицины может снизить потребность в лекарствах, но у самых обычных средств тоже бывают противопоказания. Нужно посоветоваться с доктором.
Диета при подагрическом артрите
Здоровое питание помогает вылечить болезни обмена веществ и суставов. Из рациона нужно исключить продукты, богатые пуринами. Особенно опасны при подагре красные сорта мяса, субпродукты и некоторые виды рыбы (скумбрия, сардины). Бульон исключается из меню, так как при варке в воду выделяются пурины.

Уменьшить потребление говядины, мяса птицы и колбасных изделий; трески, судака и шпрот; белых грибов и шампиньонов; бобовых; овсянки; цветной капусты, щавеля, спаржи и шпината; кофе. Пиво, красное вино и коньяки провоцируют обострения ПА. Водка менее вредна в малых дозах.
В меню можно включать отварную курицу, кролика, индейку и рыбу 2 или 3 раза в неделю. Диета при подагрическом артрите не ограничивает употребление пшеничного и ржаного хлеба, макаронных изделий, фруктов, орехов и овощей (кроме запрещённых продуктов, перечисленных в списке).

Полезные напитки:
- минеральная вода щелочного состава;
- смородиновый, клюквенный морсы;
- чай с липой и мятой;
- соки из ягод и плодов.
Диетологи советуют больным панкреатитом молоко и кисломолочные продукты. Готовят разнообразные вегетарианские супы на овощном отваре, пюре, крупяных кашах. Яйца можно есть в любом виде, по одному или два штуки в день.
Возможные последствия и прогнозы
ПА представляет угрозу для суставов, работы почек и других органов. Лечение лекарственными средствами, особенно колхицином, НПВП и аллопуринолом, может иметь негативные побочные эффекты. Длительный прием препаратов может привести к язвам ЖКТ, атеросклерозу сосудов, нефросклерозу и почечной недостаточности.
Меры профилактики
Для лечения болезни применяют медикаменты, корректируют питание, нормализуют вес и используют народные средства. Чтобы предотвратить хроническое течение подагрического артрита, нужно соблюдать низкопуриновую диету (стол № 6).

Избыточный вес является одним из главных факторов риска нарушений обмена веществ и развития вторичного ПА. Для снижения веса эффективнее всего уменьшить общее количество потребляемых калорий. К дополнительным мерам профилактики и лечения относятся прием витамина С и умеренные физические нагрузки.