Некоторые неврологические заболевания сложно поддаются не только лечению, но и диагностике. Чтобы определить признаки недуга и найти способ устранения мышечной слабости, медикам приходится тщательно анализировать симптомы и причины возникновения миастении.
Что такое миастения
Чувство усталости, возникающее после физических нагрузок, знакомо многим и воспринимается совершенно естественно. Но когда слабость становится постоянной и не снижается даже после ночного отдыха, больного начинает одолевать тревога.

И не напрасно, поскольку мышечная утомляемость — характерный признак миастении. А главным симптомом болезни считается аномальная мышечная слабость со склонностью к медленному прогрессу.
Как возникает миастения и что это такое, важно разобраться вовремя. Это лучший способ избежать провоцирующих факторов и предупредить развитие тяжелых патологических процессов. И даже в этом случае, болезнь отступает лишь у 80% пациентов, потому что успех терапии зависит не только от профессиональной квалификации врача, но и от сознательного отношения пациента к своему здоровью.
По латыни название заболевания звучит, как «миастения гравис», что означает «бессилие мышц». Первое описание недуга (нервно-мышечного заболевания аутоиммунного характера) датировано 17-м столетием. С тех пор в изучении природы дисфункции мышц были сделаны гигантские шаги, но определить точные причины возникшего процесса ученым так и не удалось.
Одна из известных предпосылок развития патологии — дисфункции иммунной системы, потому миастения относится к категории аутоиммунных заболеваний.
По статистике, в последние годы возросло количество людей, страдающих миастенией, и в этом списке преобладают женщины в возрасте от 20 до 40 лет.
Причины и механизм развития
Развитие миастении происходит на фоне нарушения иммуннитета, который вдруг начинает воспринимать ткани организма, как чужеродные. Считается, что этот механизм запускают гены, которые до определенного момента находились в спящем состоянии.
Причиной активации спящих генов могут стать любые стрессовые ситуации в организме:
- вирусные ифнекции;
- нервные потрясения;
- генные мутации, нарушающие баланс иммунной системы;
- беременность, роды, кесарево сечение;
- гормональные изменения;
- резкая смена климата при переезде в другую страну;
- прием антихолинэстеразных препаратов.
Механизм развития болезни связан с полной или частичной блокировкой мышц и иннервирующих их соединений. Антитела, вырабатываемые иммунной системой, подавляют работу нервных рецепторов ацетилхолинов, обеспечивающих нейронные связи.
В результате агрессии иммуноглобулинов происходят следующие изменения:
- уменьшается количество ацетилхолиновых рецепторов;
- снижается качество передачи информации в нервных клетках;
- разрушается постсинаптическая мембрана, отвечающая за чувствительность клеток и усиление нервных импульсов;
- прекращается передача сигналов в нервно-мышечные ткани.
Кроме того, прогресс патологии вызывает изменения в биохимических процессах нервно-мышечных волокон, что приводит к дисфункции участков мозга, отвечающих за выработку иммунных клеток и функциональность эндокринной системы.
Виды заболевания
Миастения бывает врожденной, преобретенной и неонатальной. При первом типе поражение мышц обусловлено генетически, что встречается крайне редко.
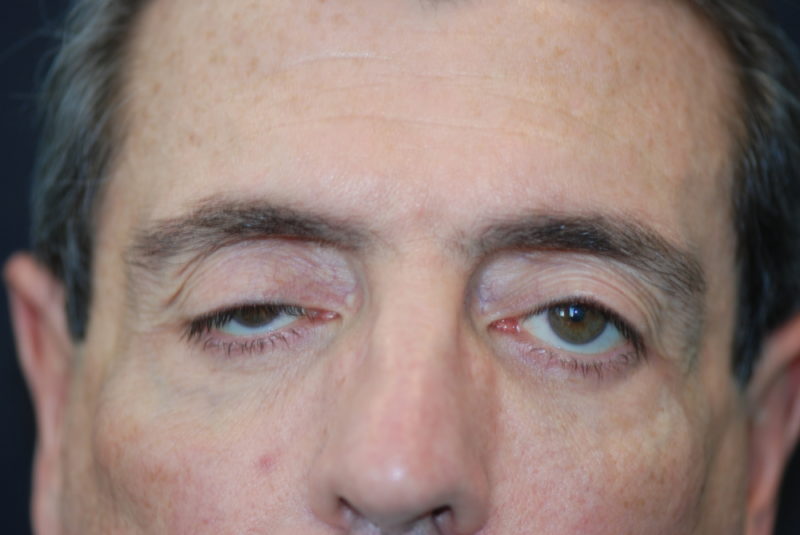
Миастения приобретенная относится к наиболее распространенным недугам. Данное заболевание развивается вследствие реакции иммунитета в виде образования иммуноглобулинов на передачу нервных импульсов в мышечных тканях. Дополнительным провоцирующим фактором возникновения миастении может быть тимома — опухоль вилочковой железы.
Развитие неонатального типа возможно у младенцев, к которым болезнь перешла от больной матери. Слабая активность и малоподвижность плода заметна при УЗИ беременных. Нередки случаи, когда такие дети погибали через непродолжительное время после рождения.
Симптомы миастении
Различают три основные формы проявления миастении — глазную, бульбарную и генерализованную. Каждая из таких типов недуга проявляется различной симптоматикой и характером поражений.

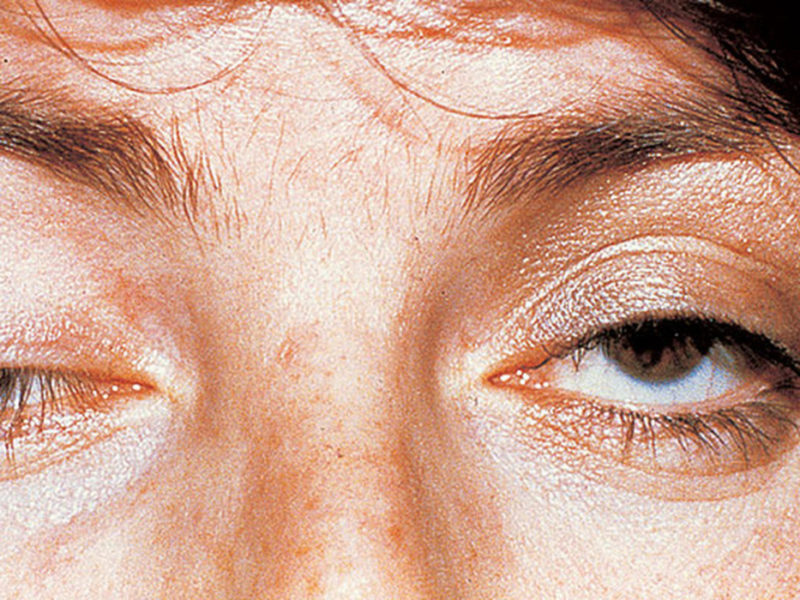
При глазной форме миастении наблюдается ослабление мышц, отвечающих за движение глазного яблока. При этом возникает двоение в глазах и опущение век.
Бульбарная форма
Бульбарная форма болезни сопровождается поражением черепных нервов.

Характерный признак — бульбарный паралич, имеющий такие симптомы:
- нарушение иннервации речевого аппарата, проблемы с речью, дикцией;
- нарушение процесса жевания и глотания, снижение двигательного потенциала мышц языка и носоглотки вплоть до их атрофии;
- расстройство дыхания;
Пациенты с бульбарной миастенией не могут внятно произносить слова, речь замедляется, а голос становится гнусавым. При тяжелом течении болезни бульбарный синдром способен вызывать не связанные с жизнью дисфункции сердечной системы.
Генерализованная форма миастении
Генерализованная форма миастении носит наиболее сложный характер, поскольку захватывает сразу несколько групп мышц. Начало патологии происходит малозаметно, симптомы носят динамический характер, поэтому выраженность проявлений в течение дня может изменяться несколько раз или вовсе отсутствовать.
Развитие генерализованной формы миастении проходит поэтапно. Первая фаза болезни характеризуется проявлением симптомов глазной формы — опущение век и нечеткость зрения, особенно к вечеру.
По мере течения прогресса генерализованной формы, патологические изменения захватывают новые группы мышц. На этом этапе проявляются симптомы, характерные для бульбарной миастении: изменение тембра и силы звучания голоса, сложности с пережевыванием пищи и глотанием даже жидких продуктов.
Дальнейшее развитие болезни характеризуется нарастанием слабости во всем теле. Мышцы рук и ног настолько теряют силы, что пациенту становится сложно сделать даже самые простые движения — сесть на стул или встать с него, подняться по лестнице, поднять вверх руки, повернуть голову.
Миастенический криз
Как и многие аутоиммунные заболевания, миастения может протекать не только в острой или хронической форме, но и приобретать агрессивный и даже злокачественный характер развития.

Случаи внезапного и стремительного ухудшения нейронных связей в мышечных волокнах неврологи расценивают, как миастенический криз — угрожающее жизни пациента состояние, при котором возникают тяжелые дыхательные и бульбарные расстройства.
По этиологическому типу миастенический криз классифицируют как бульбарный, холинэргический и смешанный.
Бульбарный миастенический криз проявляется выраженной двухсторонней дисфункцией подъязычного, блуждающего и языкоглоточного нервов и дыхательной мускулатуры, а также нарастанием слабости скелетных мышц.
При длительном отсутствии нагрузки мышцы атрофируются, а снижение двигательной активности грудной клетки провоцирует развитие дыхательной недостаточности. Поэтому такие пациенты подлежат немедленной госпитализации в отделение реанимации и интенсивному терапевтическому воздействию, включая вентиляцию легких.
Холинэргический криз возникает при передозировке антихолинэстеразными препаратами. Характеризуется генерализацией процессов с захватом лицевых и жевательных мышц, а также мышц шеи и плечевого пояса.
Симптоматика патологии схожа с течением бульбарного криза, но отличается выраженностью вегетативных расстройств:
- усиленным слюноотделением;
- интенсивным выделением бронхиальной слизи;
- потливостью;
- расстрйством мочеиспускания;
- рвотой;
- бурной перистальтикой кишечника;
- жидким стулом;
- болями в животе;
- гипотонией.
И также холинэргический криз может сопровождаться сужением зрачков, судорогами и потерей сознания пациента.
Смешанный миастенический криз относится к категории наиболее тяжелых состояний, поскольку сочетает клинические характеристики бульбарного и холинэргического кризов.
Злокачественная его форма возможна на фоне опухоли вилочковой железы.
Диагностические мероприятия
Постановка диагноза миастении нередко вызывает затруднения. Зачастую пациенту, который жалуется на чувство постоянной усталости, терапевты рекомендуют больше отдыха и прием витаминов.

Но особенно сложно определить развитие миастении у пожилых людей, поскольку мышечная слабость может расцениваться как один из симптомов других возрастных заболеваний.
Диагностика и лечение миастении находится в компетенции неврологов и нейрохирургов. И даже специалист не всегда может сразу определить вид заболевания, поэтому для уточнения диагноза назначают специальные анализы и тесты, позволяющие дифференциировать патологию.
Для постановки точной причины недуга при подозрении на миастению применяют следующие методы:
- клинический осмотр, изучение анамнеза;
- прозериновая проба — воздействие прозерина эффективно снимает симптомы миастении, тем самым подтверждая имеющееся заболевание;
- исследование состава крови на наличие иммуноглобулинов;
- анализ крови на определение гормонов эндокринной железы;
- электромиография — изучение функционального потенциала нервно-мышечной системы;
- компьютерная томография вилочковой железы.
Несколько десятков лет назад подобные диагностические методики еще не были доступны, поэтому в 40% случаев заболевание миастенией завершалось летальным исходом. Возможности современной медицины исключают развитие осложнений при условии вовремя начатой терапии.
Как лечить болезнь
Улучшение самочувствия апциента при миастении достигается только на фоне коррекции нервно-мышечных импульсов. Чтобы восстановить нарушенные процессы, назначают ацетилхолин и препараты, подавляющие антихолинэстеразу. А для регулирования иммунологического расстройства применяют глюкокортикоиды.
При недостаточном эффекте лечения используют дополнительные терапевтические меры — внутривенное введение большой дозировки метилпреднизолона.
Кроме того, важным этапом лечения миастении считается назначение калийсберегающих средств, включая диету с повышенным содержанием кураги, бананов и изюма.
При лечении генерализованной формы патологии допустимо использование хирургического вмешательства в области вилочковой железы.
Для восстановления здоровья пожилых пациентов применяют цитостатическую терапию и очищение крови.
Профилактика миастении и ее осложнений
Соблюдение профилактических мер — это основа для предупреждения развития миастении и возможных рецидивов. Многие провоцирующие болезнь факторы присутствуют в жизни большинства людей.
Прогноз
Миастения считается хроническим недугом, поэтому степень благоприятности прогноза определяется дисциплинированностью пациента. При условии соблюдения всех медицинских рекомендаций и регулярном наблюдении неврологом, больные достигают не только ремиссии, но и выздоровления, сохраняя возможность полноценной жизни.