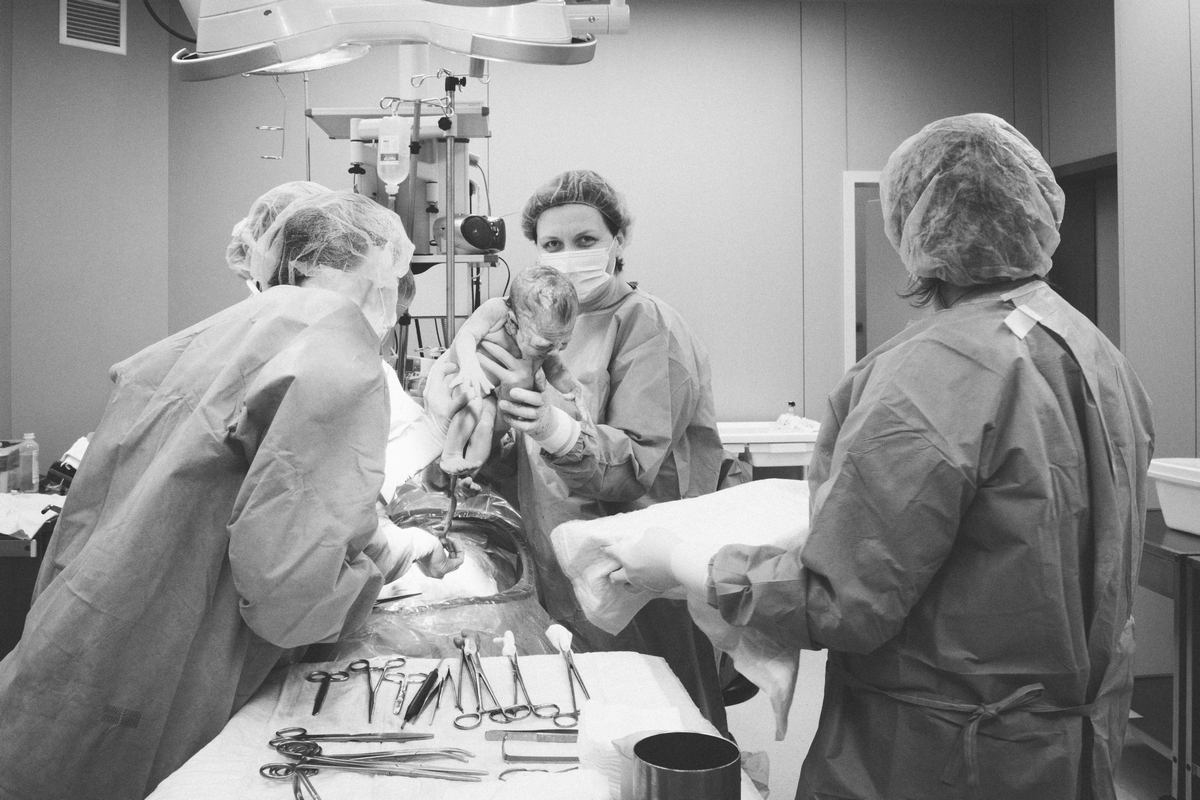
Татьяна Олеговна Нормантович — не просто главный врач Перинатального медицинского центра на Севастопольском проспекте, — она легендарная фигура ПМЦ и московского акушерско-гинекологического сообщества в целом. «Матроны» поздравляют «врача от Бога», «доктора-золотые-руки», «ангела-хранителя», «великого доктора», как называют ее пациентки, с наступившим днем рождения и, пользуясь случаем, задают ваши самые частые вопросы, связанные с беременностью и родами. Кроме того, мы поговорили с Татьяной Олеговной о том, как она живет в таком напряженном режиме и доводилось ли ей плакать на родах.
Если вас тошнит, значит все в порядке
Можно ли по первым родам женщины что-то сказать о том, какими будут ее последующие беременность и роды?
По моему опыту, как женщина рожает, так она и будет вынашивать следующую беременность. Например, если первые роды длятся много часов, у женщины долго открывается шейка, я говорю таким пациенткам, что следующая ваша беременность с большой вероятностью будет без проблем: долго открывающаяся в родах шейка, скорее всего, состоятельная, поэтому обычно проблем с вынашиванием в следующую беременность у таких пациенток нет.
И наоборот: первые роды редко бывают быстрые, но если они длятся 4-6 часов — а для первых родов это мало — я говорю: хоть эта беременность у вас была гладкая, передайте врачам, которые будут вести вашу следующую беременность, чтобы они обратили внимание на шейку, — меня смущает, что вы так быстро родили.
Кроме того, по течению беременности можно предположить, какими заболеваниями женщина будет болеть лет через двадцать. Если у нее начинает повышаться давление — а до беременности она никогда о нем не знала, не меряла и так далее — то, скорее всего, она будет склонна к артериальной гипертензии, которая проявится лет через двадцать. Если у женщины во время беременности поднимается сахар и возникает так называемый гестационный сахарный диабет, то можно предположить, что эта проблема настигнет ее и вне беременности. В таком случае можно дать рекомендации: смотрите за весом, следите за давлением, обращайте внимание на уровень сахара, ваша диспансеризация должна в себя включать то-то, раз в год или раз в три года вы должны посещать кардиолога, бывать у эндокринолога. Проведя с беременной 9 месяцев, можно узнать о ней очень много и дать ей достаточно точные прогнозы, и мы, конечно, этим пользуемся.
Если в первую беременность был токсикоз, будет ли он во вторую?
Как правило, да. Но, может быть, он будет не такой тяжелый, потому что с каждой беременностью токсикоз немножко ослабевает. Хотя, возможно, это субъективное восприятие пациентки: когда она беременна в первый раз, все эти ощущения для нее новы, и она воспринимает недомогание, быть может, более бурно, а когда у нее дома уже есть один-два ребенка, возможно, ей уже не до токсикоза.
Крик души: «Когда уже наконец найдут лекарство от токсикоза?»
Лечат только токсикоз тяжелой степени. Вообще считается, что если у женщины есть небольшой токсикоз, тошнота или рвота один-три раза в день — это признак хорошо прикрепившегося плодного яйца. Весь мир относится к токсикозу так: если вас тошнит, значит у вас все в порядке.
Другое дело, когда токсикоз тяжелый — это такое заболевание, которое надо обязательно лечить в условиях стационара. Но волшебной пилюли не изобретено. И если мы будем гасить рвотный рефлекс и лечить пациентку от тошноты капельницами и противорвотными препаратами, то она все равно будет чувствовать себя не очень хорошо. Таблетки есть, но кому-то они помогают, кому-то нет. И потом, мы настороженно относимся к приему препаратов на ранних сроках беременности, ведь никаких исследований медикаментов на беременных, как правило, не проводится, потому что это запрещено. Хорошая новость: токсикоз тяжелой степени бывает редко.
Если мы хотим без таблеток облегчить ситуацию с токсикозом средней и легкой степени, то рекомендации будут очень простые: во-первых, надо объяснять женщине, что с ней все в порядке и это нормально, а во-вторых, надо много есть и много пить. Токсикоз надо заедать. Мы рекомендуем устраивать первый прием пищи еще тогда, когда пациентка лежит в кровати: перед тем как она встанет, она должна что-то съесть. Когда женщину тошнит, она обычно боится, что ее вырвет, и поэтому не ест, и тогда ее еще сильнее тошнит, — возникает замкнутый круг. Не надо бояться рвоты — все время ешьте, и все будет хорошо. И, конечно, мы рекомендуем нетрадиционные методы лечения: остеопатию, иглоукалывание. Отлично помогают путешествия: если пациентку с сильным токсикозом куда-то увезти, ей будет легче. И еще я всегда своим пациентам объясняю, что это временно: токсикоз, как правило, проходит после двенадцати недель беременности, и самочувствие улучшается.
Передается ли что-то по акушерско-гинекологической линии от мамы к дочке? Можно ли предсказать, какими будут беременность и роды у дочки по тому, как они протекали у ее мамы?
Есть акушеры-гинекологи, которые говорят: как мама рожала, так будет рожать и дочь. Но у меня другое мнение: я считаю, что все немного приукрашивают свои роды и беременность. Как правило, между тем, что мама рассказывает о своих родах, и тем, что было на самом деле, нет ничего общего. Например, ко мне приходит пациентка и говорит: «Мама рассказывала, что родила меня за два часа». Скорее всего, это было не так. Она запомнила сильные ощущения, которые длились два часа, а то, что в течение суток у нее раз в десять минут болел живот, она из своей памяти выкинула. Или, например, мать говорит: «Я очень тяжело рожала, это было ужасно долго». В этих случаях я сразу говорю своей пациентке, что ее мама рожала 20, а то и 30 лет назад, и как тогда вели роды и как сейчас — это две совершенно разные истории. Если наши мамы долго мучились, то сейчас есть прекрасная возможность провести роды безболезненно.
Безусловно, и гормональный фон, и строение соединительной ткани — а значит, состоятельность шейки матки — может передаваться по наследству, но рассказы мамы о собственных родах почти никогда не совпадают с действительностью, так что спрашивать об этом практически бесполезно.
В родах всем нужно разное
Можно ли раскормить ребенка, будучи беременной, или это все-таки генетика? Гарантирует ли строгая диета маленький плод?
Нет, не гарантирует. Крупные дети — это большая проблема в современном акушерстве, и это одна из причин роста количества кесаревых сечений: женщины просто не могут их родить. Когда я в 1991 году родила свою первую дочь, она весила 4600 граммов. На нее ходил смотреть весь роддом, потому что такой большой вес ребенка был редкостью. В 1968 году средняя масса детей была 2800, то есть были дети и 2100, и 2200, и 2400, и тогда это никого не удивляло. А сейчас средний вес ребенка — 3500-3600 граммов, и вполне обычен вес 4000 и 4300. А в этом году моя пациентка родила ребенка весом 6040 граммов! Ей, конечно, сделали кесарево сечение, поскольку мы ожидали большого малыша, однако даже я была удивлена.
На вес ребенка влияет много факторов. Например, генетические: если сама женщина весила 3800, 3900 граммов еще в те годы, когда не было витаминов, то, скорее всего, она родит крупного ребенка; если у нее высокий и плечистый муж, это тоже влияет. Но есть и другие факторы, которые действуют на плод — в первую очередь это поливитамины, которые все глотают горстями, вне зависимости от того, нужны они или нет. Есть препараты-антикоагулянты, которые помогают выносить беременность тем женщинам с генетической предрасположенностью к невынашиванию, которые никогда бы не смогли сделать это сами, но, разжижая кровь, эти лекарства также могут вести к рождению крупного ребенка.
Если пациентка высокая, то для нее крупный ребенок не проблема, она родит любого (кроме того, который весит 6040 граммов, конечно). Но если ко мне приходит маленького роста хрупкая девушка с крупным мужем или если во время беременности я вижу, что малыш на УЗИ опережает свою гестационную норму на 2-3 недели, то я прямо говорю: у вас сейчас 30 недель, а ребенок выглядит на 32, вы маленькая, и для вас даже 4 килограмма могут быть большой проблемой, поэтому давайте мы сейчас быстро сядем на диету. Но это не хлеб и вода — это, наоборот, безуглеводная диета: мы разрешаем есть мясо и овощи. Тогда, может быть, мы сможем остановить этот рост, потому что то, что ест женщина, безусловно, влияет на вес детей. Неслучайно в 1968 году средний вес ребенка был 2800 граммов — еда была более скудной. Но и более здоровой. А сейчас питание с кучей химических добавок, поэтому мы с детства предрасположены и к полноте, и к гормональным изменениям, и, к сожалению, к крупным детям.
С другой стороны, крупные дети — это не самая большая проблема для современного акушерства, потому что всегда есть альтернативный способ родоразрешения, чего не было еще 50-100 лет назад. Тогда еще и ультразвука не было, и у женщины с крупным ребенком могли быть серьезные проблемы в родах. А сейчас, если мы понимаем, что ждем ребенка весом 4700 в первых родах, а женщина некрупная и для нее это многовато, мы честно говорим, что лучше и безопаснее делать кесарево сечение. И из-за этого процент кесаревых сечений растет.
Какие еще факторы влияют на увеличение этого процента?
Во-первых, сейчас очень много пациентов с рубцами на матке, они, скажем так, «накопились». Еще 20 лет назад количество кесаревых сечений составляло 10-15 процентов от общего количества родов, потому что у врачей было мало пациенток с рубцом. Соответственно, еще меньше их было 40 лет назад — потому что кесарево делалось 2-3% женщин. Раньше к родам в целом относились по-другому. Я, например, помню старые учебники, где было написано, что первые роды пробные, и их задача — просто родить, чтобы открыть себе дорогу к дальнейшей репродуктивной функции, неважно — как и кого. И, конечно, травматизация после первых родов у детей была очень высокая. Сейчас все изменилось. Сейчас мы к детям относимся как к хрусталю, и, может быть, иногда в этом перегибаем палку и перестраховываемся, что тоже является одним из факторов роста кесаревых сечений. Нас в этом часто обвиняют. Но я всегда в этих случаях спрашиваю: «Для вас во время родов проблема и подозрение на проблему — это одно и то же?». Все говорят: «Нет, конечно, не одно и то же!». А я считаю, что это одно и то же. Если дело касается вашего ребенка, вы обязательно перестрахуетесь. Это связано не только с коммерческой медициной. В городских роддомах тоже есть эта тенденция: иногда лучше перестраховаться и не рисковать здоровьем и жизнью, а сделать кесарево сечение. Но в родах всегда можно найти компромисс.
Продолжая отвечать на вопрос, почему растет процент кесаревых сечений, я хочу отметить, что сейчас рожают те женщины, которые без кесарева этого сделать не смогли бы: после ЭКО, после тяжелейших форм бесплодия, с целым букетом соматических заболеваний. Раньше был огромный список противопоказаний для беременности, а сейчас он сократился до минимума. Более того, никто никогда не настаивает на прерывании беременности, женщина всегда решает это сама и часто решает в пользу родов. И наша задача — помочь ей выносить ребенка. Поэтому сейчас могут рожать те, кто раньше не рожал: женщины с проблемами с нервной системой, с эпилепсией, тяжелой формой сахарного диабета, с образованиями онкологического плана, пациентки с ВИЧ.
Отечественная медицина за последние годы сделала огромный рывок, и сейчас я даже не могу назвать заболевания, которые непременно надо ехать лечить за границу. Может быть, есть заболевания, которые там лучше лечат или там лучше препараты, или их легче достать, но сказать, что мы не владеем какими-то основополагающими методиками, я не могу. Это касается не только онкологии — это в первую очередь относится к кардиохирургии, урологическим операциям. Кроме того, мы начали делать операции внутриутробно. Раньше это казалось совершенной фантастикой, а сегодня это уже обыденность.
Расскажите, пожалуйста, что вы имеете в виду под компромиссом в родах.
В родах всем нужно разное. Когда ко мне приходит пациентка, я всегда ее спрашиваю: как вы видите эти свои роды? Если она ничего об этом не знает, я начинаю описывать приблизительный сценарий: «Сначала вы будете дома, потом вы мне позвоните, приедете в роддом, я приеду, мы проведем обезболивание», и она говорит: «Да, мне это подходит». А кто-то говорит: «Нет, мне обезболивание не нужно, я хочу рожать сама» или «Я хочу рожать дома». Обычно это люди, которые либо готовились, посещали курсы, общались с доулами, с акушерками, либо у них есть неудачный опыт первых родов. И, к сожалению, в этом неудачном первом опыте виноваты мы, врачи: мы с этой пациенткой так умудрились родить в первый раз, что потеряли ее доверие, и она пошла искать что-то другое. Сейчас у нас очень много пациенток рожают с доулами: они не члены нашей команды, но мы их приглашаем работать у нас, у нас завязываются хорошие отношения, и мы стараемся выработать политику наибольшего благоприятствования.
А теперь представьте, что такая пациентка, настроенная на естественные роды, всю беременность готовится, читает, ходит на курсы, учится правильно дышать, находит акушерку, и все у нее вроде складывается, и вдруг накануне или во время родов выясняется, что ей показано кесарево сечение. Я видела в таких ситуациях очень тяжелые истерики, видела тяжелейшие депрессии. И здесь начинается поиск компромисса, который позволит этой женщине перенести свои роды посредством кесарева сечения более спокойно.
Наша задача — чтобы это не стало для нее трагедией. Это можно сделать, запустив женщину в роды, как мы говорим, то есть дождаться схваток. Не просто выбрать какую-то дату, когда мы сделаем операцию (хотя бывает и такой запрос). Я предлагаю пациентке: «Мы вас будем оперировать, но мы дождемся схваток. Вы будете дома с мужем, хотите — с акушеркой, у нас есть возможность в роддоме онлайн следить за сердцебиением ребенка, записывая мониторы, которые вы ставите себе дома. Это дает возможность быть абсолютно уверенным, что с малышом все будет хорошо. То есть вы начнете рожать дома, а потом поедете в роддом. Все это время у вас идут схватки. Здесь мы оцениваем ваше состояние, состояние ребенка, и если никакой угрозы нет, мы ждем».
У меня есть пациентки, которые дожидаются полного открытия при тазовом предлежании, а некоторые даже не хотят обезболиваться, и уже дождавшись полного раскрытия, я говорю, что, наверное, пора. И женщина говорит: «Хорошо». Мы идем в операционную.
В операционной тоже можно сгладить это острое стрессовое восприятие. Во-первых, там можно сделать тепло, а не холодно. Во-вторых, можно сделать так, чтобы женщина не лежала голая на столе — это я перечисляю то, на что обычно жалуются пациентки. Мы обязательно предлагаем присутствовать в операционной мужу. Он сидит и держит ее за руку — не просто переживает в коридоре, а находится рядом с ней. Мы, естественно, делаем регионарное обезболивание, когда пациентка полностью находится в сознании. Мы можем попросить ее при кесаревом сечении вытужить ребенка — это то, что называется «медленное кесарево сечение» (на самом деле оно не медленное) — когда пациентка через разрез на коже и матке вытуживает ребенка. То есть мы не тянем малыша, а она сама, без участия акушеров, напрягая живот, изображая потугу, выталкивает ребенка. Также есть возможность отсрочить пересечение пуповины во время операции: ребенок лежит на женщине, пуповина не пересекается, мы в это время уже зашили полматки, а потом через маленькую дырочку все удаляется. Это может показаться мелочью людям, не имеющим отношения к родам, но, как выяснилось, для пациенток, которые с этим сталкиваются, это вещи имеют огромную важность — даже то, что ее муж пересечет пуповину в операционной, как это ни странно.
Потом мы не разделяем маму с ребенком, но поскольку кесарево сечение — это большая тяжелая операция, женщина какое-то время наблюдается в реанимации, и мы можем оставить ребенка с ней. И уж конечно, не следим за ними сутки, как раньше, — уже через 4-6 часов мы переводим женщину в палату, где она тоже находится с ребенком. Кроме того, мы сразу прикладываем ребенка к груди. (Кстати, пользуясь случаем, хочу сказать, что кесарево сечение никакого влияния на процесс становления грудного вскармливания не имеет. Оно имело его тогда, когда говорили: девочка, ты такая слабенькая, у тебя была операция, ты пока поправляйся, а мы потом ребеночка принесем — и приносили его на третьи сутки).
Вот что я называю компромиссом. Можно сделать так, чтобы женщина не переживала по поводу того, что она не смогла сама родить, что она какая-то не такая, что она виновата. И при выписке надо не забыть сказать ей о том, что следующие роды — это не обязательно кесарево сечение.
Роды с рубцом — вопрос квалификации врача
Сейчас на слуху тема естественных родов после кесарева сечения. Как вы к этому относитесь?
Раньше кесарево сечение автоматически означало стопроцентное показание для операции и в следующих родах. Но пациентки стали рожать через естественные родовые пути, потому что просто не успевали доехать со схватками. Они приезжали с хорошим открытием, и мы понимали, что лучше родить, чем бежать в операционную и при такой низко расположенной головке извлекать ребенка через живот. То же самое происходило, если была очередь в операционную. Когда я работала в городском роддоме, там стояла очередь в операционную — по 40 человек в сутки. Операционных всего три. И врачи берут первыми самых экстренных, которые не могут ждать. И бывало так, что у пациентки в очереди легкие схватки, мониторы пишут, она и ребенок хорошо себя чувствуют, и вот — в определенный момент мы понимаем, что у нее уже полное открытие. Вот так начали рожать женщины с рубцами — это было около 15-20 лет назад. Сейчас все изменилось — в первую очередь потому, что мы поняли, что никаких критериев состоятельности рубца на матке нет.
Ни один метод обследования во время беременности не является стопроцентным критерием того, что рубец состоятельный или несостоятельный: ни ультразвуковое исследование, ни МРТ, ни болезненность или неболезненность рубца, ни влагалищные исследования — ничего нам не покажет это с абсолютной точностью, пока эта женщина не попробует рожать.
Вот тогда становится понятно, состоятельный там рубец или нет. Но даже если он несостоятельный, это совершенно не означает, что рубец сразу же порвется — обычно перед этим проходит большое количество времени, и прежде чем матка разорвется во время родов, она несколько часов кричит о том, что она собирается это сделать. За это время можно успеть поставить диагноз и принять меры. Поэтому тут вопрос в квалификации и опыте врача, который ведет роды. Но да, эти роды называются родами высокого риска, и мы берем на это согласие пациентки: она подтверждает, что согласна рожать и что с ней проговорены эти риски.
Различаются ли дети, родившиеся в результате естественных родов и после кесарева сечения?
Любой акушер-гинеколог, любой педиатр вам скажет о том, что дети после самопроизвольных родов поначалу немножко отличаются от детей, которые родились путем планового кесарева сечения. Это отличие в периоде ранней адаптации, когда ребенок перестраивается от внутриутробного существования к внеутробному: если он рождается естественным путем, то эту перестройку проходит в процессе и поэтому адаптируется гораздо быстрее. Эти дети лучше сосут грудь, лучше держат тепло. Если ребенок родился в результате планового кесарева сечения, эта адаптация растягивается — вот и все отличие. Иногда этот период адаптации может растянуться даже на несколько месяцев, а кроме того, там может одно цепляться за другое, потому что маму прооперировали, она по какой-то причине не наладила грудное вскармливание, долго восстанавливалась, и поэтому адаптация затягивается. Но когда кесарево сечение делается по показаниям, это все не имеет никакого значения, и я знаю прекрасных детей и взрослых, замечательных, умнейших, прекрасно физически развитых и ничем не отличающихся от тех, кто родился через естественные родовые пути.
Почему девушка не может выбрать кесарево сечение по своему желанию? Как другую грудь пришить — так пожалуйста…
Может. Я считаю, что женщина может в любое место прийти и изъявить желание рожать посредством кесарева сечения. Ее, безусловно, поуговаривают, попытаются выяснить причины — не бывает, чтобы не было причин, и, как правило, нежелание рожать самой связано с тем, что у нее был негативный пример в семье. Например, мама рассказывала, какие у нее были ужасные роды, или двоюродная сестра родила не очень удачно или не очень здорового ребенка. Таких пациентов мы даже не уговариваем — это действительно серьезные переживания.
Но есть пациентки, которые хотят кесарево, потому что боятся, что естественные роды, скажем так, что-то изменят в их анатомии. Их мы, конечно, поуговариваем, потому что такие пациенты обычно не понимают сложности кесарева сечения, не знают, что это непростая операция, что это больно и может быть небезопасно — это не брови выщипать. Однако если они продолжают упираться, мы принимаем их решение. Но, например, недавно у меня была пациентка, которая в первый раз сделала кесарево сечение по желанию, а со второй беременностью она пришла с запросом на естественные роды — так у нее изменилось мироощущение.
Роды в 40 – вопрос здоровья и желания
Пустите ли вы рожать пациентку после 40 лет — в первый или не в первый раз?
Я сама рожала в 40 лет и вообще не вижу в этом никаких проблем. Но при этом сорок лет сорока годам рознь: если женщина сознательно не родила ребенка до этого возраста, потому что не хотела, — это одна ситуация, а если она с двадцати лет пытается забеременеть и прошла все круги ада, включая попытки ЭКО, — это совершенно другая история. У меня самопроизвольно рожали в первый раз и в 42, и в 43, и в 45, и в 47 (это были вторые роды). Один раз пациентка 55-ти лет чуть не родила двойню, но я побоялась пустить ее в роды и быстро прооперировала.
Я для себя сделала вывод, что есть женщины, которым дано рожать, и совершенно не важно, сколько им лет, а есть те, которым не совсем это дано, и в 20 лет можно из-за каких-то проблем в родах сделать кесарево сечение. Но если мы не дадим женщине попробовать — даже сорокалетней, даже с непростым анамнезом — мы никогда не узнаем, дано ей это или не дано.
Поэтому с беременными пациентками, которым больше 40 лет, мы планируем роды, даже если они рожают в первый раз. В процессе родов смотрим, как она это делает, и если все хорошо, то продолжаем. Если в родах обнаруживаются зеленые воды или слабость в родовой деятельности, то есть то, что повышает риски, — мы спокойно сделаем кесарево сечение.
Если совсем честно, все-таки до какого возраста стоит беременеть?
Я родила третьего ребенка в 40 лет, и у меня не было никаких проблем, кроме некоторых психологических, потому что мне было несколько тяжелее вынашивать, чем в предыдущие разы. Если совсем честно, то, конечно, лучше всего рожать с 20 до 30 лет. И я объясняю это не только здоровьем, а тем, что эти женщины еще успеют родить много детей. Сейчас у меня есть пациентка, которой 23 года и которая беременна вторым ребенком, и я ей сказала: какое счастье, у нас есть с тобой возможность родить еще семь или десять детей! Таких пациенток сейчас мало. Сейчас обычно приходят с первой беременностью в 32, в 33 года, и с этими женщинами мы просто не успеем родить много детей. Потом, это очень важное психологическое состояние, когда ты еще молода, а ребенок у тебя уже большой-пребольшой. Поэтому начинать рожать лучше между 20 и 30 годами.
Когда надо родить последнего ребенка?
Последнего — лучше до 43 лет: в 43 года с женской репродуктивной системой что-то происходит, и наступление беременности возможно, но вероятность резко снижается. Она еще прекрасна, молода, у нее замечательные гормоны, она отлично выглядит, и сейчас часто не поймешь — 40 лет женщине или 30, да и в 50 лет можно выглядеть на 35. Но с репродуктивной системой что-то происходит, поэтому вероятность забеременеть резко снижается. И я всем своим пациентам рекомендую беременеть до 43 лет.
При поздних беременностях возникает еще вопрос, насколько вы здоровы, нет ли у вас каких-нибудь хронических заболеваний, потому что к 40 годам можно уже иметь целый букет, но все это обсуждается, и такую беременность можно вести совместно с урологами, кардиологами, эндокринологами и помочь этой пациентке нормально выносить. И термин «пожилая первородящая» я считаю оскорбительным. Весь вопрос в желании и соматическом здоровье. Если бы у меня сейчас была возможность родить, я бы это сделала.
Главное – доверять своему врачу
Почему у нас в родах редко дают спокойно рожать — всем прокалывают плодный пузырь, стимулируют?
Иллюзия, что это делают всем. В интернете в десять раз активнее ведут себя те, у кого был негативный опыт, чем те, у кого он был позитивный: если кто-то хорошо родил, он вряд ли побежит об этом рассказывать, а вот тот, кто родил, с его точки зрения, плохо, тот обязательно напишет.
Стимуляция родов и вскрытие плодного пузыря — это манипуляции, у которых есть свои объективные показания. Необходимо, чтобы пациентки понимали, зачем мы это делаем. Пациентка должна знать, что ей сделали прокалывание плодного пузыря, потому что была причина: врачам надо было посмотреть характер околоплодных вод, так как их смущало то-то и то-то, или они считали, что она рожает не очень хорошо — уже двое суток толком не может вступить в роды, или у нее 41 неделя, или кровяные выделения. Тогда вопросов не возникает и нет ощущения, что все это сделано просто потому, что врачам так захотелось.
Но я не могу не согласиться с тем, что сейчас это не всегда делается по показаниям. Это может быть субъективное мнение врача — ему кажется, что это надо сделать. С другой стороны, не надо этого бояться: стимуляция реально помогает родить, а вскрытие плодного пузыря в ряде случаев дает возможность вывести родовую деятельность на хорошую дорогу. Главное, чтобы пациентка доверяла врачу и была уверена, что любая манипуляция, которая будет производиться в родах, будет с ней обговариваться. Я всегда даю своим пациенткам выбор. Объясняю: вариант №1 — мы можем сделать так-то, №2 — так-то, у этого варианта плюсы такие-то, минусы такие-то, давайте решать. Они абсолютно уверены в том, что они участвовали в принятии решения относительно их родов, а не мы, врачи, взяли и сделали что-то, что нам непонятно почему захотелось.
Конечно, позицию врача нельзя занижать. Некоторые считают, что роды — это естественный процесс, на котором врачу присутствовать совершенно не обязательно. Я согласна: если роды идут нормально, то врач может только зайти и осмотреть пациентку, осмотреть родовые пути. Но есть роды, в которых ситуация выходит из-под контроля и в которых врач должен принимать участие, и занижать его роль неправильно, потому что в родах все решает врач и он за них отвечает юридически. Не все знают, что никакой юридической ответственности ни у акушерки, ни у доулы нет. И если что-то идет не по плану, то все меняется. Поэтому тут крайне важно доверие, о котором я говорю.
Стимуляция и прокалывание пузыря могут иметь последствия для матери и ребенка?
Они могут как иметь последствия, так и не иметь, а могут быть последствия, если их не сделать. А бывают ситуации, когда лучше сделать кесарево, чем проводить стимуляцию. Саму по себе стимуляцию можно сделать очень нежно, и она бывает и местная, и общая. И, конечно, все эти процедуры, как я уже сказала, можно сделать по-разному. Одно дело, если женщина приехала в роддом, ей вскрыли пузырь, поставили капельницу, выдавили ребенка, разрезали промежность и не наладили грудное вскармливание, — конечно, она будет крайне недовольна, и иначе как акушерский бандитизм это не назовешь. Это, к сожалению, бывает, если женщина попала в «поток» — дай бог, чтобы ей попался дежурный врач, который будет ей заниматься. Понятно, что при этом врач не плохой и не хороший — просто у него еще десять таких пациенток, а дежурная бригада состоит из 2-3 человек — они чисто физически не могут каждой объяснять ситуацию и предлагать подумать над вариантами. Другое дело, если женщина приехала на роды со своим врачом или хотя бы со своей акушеркой, которые хотят, чтобы она от них получила удовлетворение. Удовольствие от родов сложно получить, а вот удовлетворение можно, даже если это будет со стимуляцией, с амниотомией, с кесаревым сечением, если на все вопросы будут найдены ответы.
Получается, что чтобы быть удовлетворенным своими родами, надо рожать в частной клинике?
Я 15 лет проработала на «потоке» и поняла, что перестаю там быть врачом, и это просто меня убивало. Убивало то, что я не могу уделить должного внимания пациентам, которые его заслуживают. Я уходила с приемов в половине первого ночи, мои пациентки сидели по 4-5 часов в очереди, чтобы я уделила им 5 минут внимания. И я поняла, что количество перестает быть качеством. В контрактных родах есть большой плюс: врач, у которого есть время и желание заниматься тобой в любых ситуациях. И в государственных роддомах сейчас рожают по системе ОМС с сопровождением акушеров — это тоже выход.
Откуда берется гипоксия
Говорят, что гипоксия в родах стала более распространенным явлением. Так ли это? Каковы причины гипоксии и есть ли профилактика?
Гипоксия не стала случаться чаще, но она, безусловно, есть, и причины ее совершенно разные. В родах она чаще всего связана с перенашиванием. Поэтому мы не очень любим переношенные беременности: переношенный ребенок хуже переносит роды, и вопрос гипоксии и связанного с ней кесарева сечения очень актуален.
Но признаки гипоксии и страдания плода могут возникнуть на совершенно ровном месте, при обычной доношенной беременности и средних размеров ребенке. Это может быть связано и с обвитием пуповины, и с неправильным вставлением ребенка, с очень долгими родами или, наоборот, очень быстрыми родами, то есть причин может быть много. Но вовремя диагностировать признаки гипоксии и принять в связи с этим меры — долг и задача любого акушера-гинеколога. Самым частым решением является, естественно, кесарево сечение, чтобы избежать усиления гипоксии. Есть некое дополнительное лечение — некоторые врачи, я знаю, ставят капельницы даже в родах — но это не имеет под собой никакого научного обоснования, это просто потерянное время. Наличие, например, зеленых околоплодных вод — это тоже признак гипоксии, но это не знак равенства кесареву сечению, если ребенок чувствует себя хорошо по данным КТГ и допплерометрии. Понятно, что очень хочется найти какие-то стандарты, по которым можно назначать общие для всех методы лечения, но каждые роды — это уникальный процесс, и разбираться надо очень тщательно, и самое главное — вовремя принимать решение в конкретном случае.
Насколько верна мысль, что после 41 недели — это уже переношенная беременность, а значит автоматически гипоксия?
Это совершенно не так. Беременности бывают пролонгированные, когда у женщины изначально был длинный менструальный цикл и позже овуляция, и может казаться, что женщина перенашивает, но на самом деле это не так. У нас регулярно бывают случаи, когда мы подозреваем перенашиваемую беременность, идем на стимуляцию или кесарево, а ребенок рождается без признаков перенашивания. Так что когда заканчивается операция, ты начинаешь осознавать, что перестраховалась и ничего в акушерстве не понимаешь, несмотря на свой многолетний опыт. Думаешь: «Зачем я туда полезла? Она, может быть, зарожала бы через 3-4 дня сама, и не пришлось бы ее оперировать».
Это всегда неоднозначный вопрос. Длительность беременности вычисляется по разным факторам, не только по менструации. Очень хорошо, когда у пациентки есть результаты ее УЗИ, сделанных на ранних сроках, когда ребенок еще был совсем маленьким, потому что до 22 недель все дети одинаковые, вне зависимости от того, с каким весом им суждено родиться — 2600 или 4600. Поэтому по ультразвукам до 22 недель очень легко поставить точный срок родов.
До полной 41 недели мы стараемся держать себя в руках и ничего не делать, если малыш и мама чувствуют себя хорошо. После 41 недели, безусловно, начинается некоторое волнение, но есть у нас пациенты, которые настроены на естественное начало родов, и мы держим их под наблюдением. Во-первых, мы проводим УЗИ, которое четко показывает признаки перенашиваемости, если они есть: нарастающее маловодие, изменения в допплерометрии, изменения плаценты. Во-вторых, всегда можно сделать амниоскопию — осмотр плодного пузыря через специальную трубочку (амниоскоп) и удостовериться, что околоплодные воды светлые. Это нас успокаивает, и мы ждем дальше. Имеет значение и подготовленность родовых путей пациентки: если шейка абсолютно готова и при этом пациентка объективно перенашивает (в том числе по ультразвуку), то тут можно говорить о маленьком толчке, который спровоцирует начало родов. В последнем случае мы боимся, что если будем еще ждать, ребенок в родах будет плохо себя чувствовать, и это расширит показания для кесарева. А если, наоборот, по всем данным пациентка перенашивает, но у нее совершенно не готовы родовые пути и я понимаю, что стимуляция в такой ситуации будет целой историей, возможно, не на один день (в акушерстве есть разные методы), то я могу сказать: давайте мы до какого-то момента подождем, а дальше не будем рисковать нашим малышом и сделаем кесарево сечение.
Проблемы после эпизиотомии
Родившие женщины жалуются на боли после разрезов и разрывов промежности, которые не проходят месяцами, а то и годами. Есть ли стандартный срок, когда боль от разреза промежности или разрывов должна пройти?
С течением времени эта проблема становится все менее актуальной. Причина — появились очень хорошие шовные материалы. Если раньше разрывы на промежности зашивали с помощью кетгута (нитки, которые делаются из стенки кишечника рогатого скота), то сейчас после случившегося в медицине прорыва швы не надо снимать, и это не шелк, который оставлял еще и дырки. На кетгут часто была аллергия, нитки загнаивались и так далее. Поэтому вопрос разрыва или разреза промежности перестал быть актуальным. Естественно, большое значение имеет уход за швами (проветривание, обработка, запрет на присаживание). Но если швы не проходят годами, то, вероятно, была проблема в технике зашивания или скопилась какая-то гематома, которая в данной ситуации доставляет дискомфорт.
Как правило, женщины вспоминают свои разрывы и разрезы в связи с болью при половом акте.
Это вообще интересная тема, потому что у женщины всегда будет боль при половом акте, пока она кормит. Так действует пролактин — гормон, который стимулирует лактацию. Благодаря ему женщина приходит в состояние, которое можно назвать даже климаксом со всеми его признаками: и сухой кожей, и сухой слизистой оболочкой, и даже элементами приливов (усиливается потоотделение). Возможно, пациентки ошибочно считают эти ощущения болью от разрезов и разрывов, но и те женщины, которым делали кесарево сечение и у них заведомо не было разрывов или разрезов в промежности, испытывают точно такие же симптомы. Они грешат на швы, а на самом деле это банальная лактационная аменорея. И как только они перестают кормить — а это обычно случается через год после рождения ребенка — к женщинам возвращается либидо и смазка, необходимая для полового акта. Так что тут надо четко разделять, с чем, собственно, эти болевые ощущения связаны. Сам шов перестает беспокоить в 90% случаев через четыре дня, какие-то ощущения могут остаться, но они незначительны.
…И о себе
Татьяна Олеговна, хотелось бы задать вам несколько вопросов как человеку, о котором рассказывают просто необыкновенные вещи. Профессия акушера-гинеколога невероятно сложная и ответственная. Никогда не возникало желания бросить все и уйти?
В сердцах — бывает. Я иногда шучу: «Может, мне пора уже сажать огурцы?». К этому мои пациенты уже привыкли. Если говорить серьезно, то профессия у нас, безусловно, непростая, она требует очень большого и физического, и морального напряжения. Разные бывают ситуации: приходится работать и психологом, и, к сожалению, сталкиваться с потерей беременности. Не могу сказать, что это происходит каждый день, но врач часто сталкивается и с неразвивающимися беременностями, и с пороками развития, и с другими проблемами — это неотъемлемая часть профессии и это всегда связано с большим эмоциональным напряжением. Думать, что работа акушера-гинеколога — это только шоколадки и радостный крик новорожденного младенца, совершенно неправильно. Но другая сторона медали связана с тем позитивом, который в твоей жизни постоянно присутствует, — и это затягивает. Акушер-гинеколог постоянно прикасается к тому, что вроде бы из ничего получилось такое счастье, и ты этому помог. Если это чудо присутствует в твоей жизни, оно нивелирует всю тяжесть, неоднозначность, нервозность и необходимость очень быстрого, практически ежесекундного принятия решений.
Ваши коллеги рассказывают легенды о том, как вы погружены в работу. Не разучились ли вы отдыхать с таким режимом?
Такое есть, к сожалению. Некоторые называют это выгоранием, но я пока не чувствую в себе никакого выгорания. Но отдых мне тоже нужен особый, я не могу лежать на пляже, для меня это перемещение, постоянная смена картинки, мне надо все время куда-то двигаться, ехать, идти. Поэтому мы с детьми ходим в походы, сплавляемся на байдарках. Мне все время нужен адреналин, а просто пассивный отдых — это точно не для меня.
А правда ли, что вы можете зайти на работу и выйти через несколько дней?
Могу. И через неделю могу. В кабинетах у всех акушеров-гинекологов стоят диваны, мы все люди и нам тоже нужно спать, и если получается делать это вне дома, то значит, надо это делать вне дома. Работающие в роддомах акушеры-гинекологи, как правило, не страдают бессонницей: они засыпают сразу и имеют привычку быстро просыпаться, без всякого лежания в постели. Это навык, который выработан годами. Бывает, что и детей ко мне привозят повидаться в роддом, всякое бывает.
Это возможно благодаря поддержке мужа, бабушек-дедушек или няни?
Я бы никогда не смогла бы так работать, если бы у меня не было моей семьи, моего мужа, который не пытается меня изменить, посадив дома. Он архитектор, фрилансер и взял дом и детей на себя, но это совершенно не означает, что я не мать. Я считаю себя не очень хорошей матерью, безусловно, но я всех детей родила сама, я их кормила до 2 лет грудью, честно высиживала все положенные мне декреты и не сдавала их бабушкам. У нас вообще нет ни бабушек, ни дедушек, мы справляемся сами. И в те минуты, когда я дома, я стараюсь уделить им максимум внимания. Но они прекрасно знают, что у них такая мама.
А еще моя ситуация уникальна тем, что я родила детей друг за другом, то есть у меня не было большого числа маленьких детей дома. Все мои дети родились с разницей в 10 лет: я рожала в 20, в 30, в 40. И поэтому мне удалось всю эту ситуацию растянуть и облегчить, и у нас дома старшие ухаживали и ухаживают за младшими. Но я все равно не представляю себе отдых без детей. Никогда не езжу отдыхать одна или вдвоем с мужем. Если у нас есть возможность куда-то поехать, и не только в отпуск, но и, например, на дачу, мы едем обязательно вместе.
Что у вас на третьем месте после работы и семьи?
Хороший вопрос. Наверное, это друзья. Мы дружим уже много лет, каждый занимается своим делом: кто-то стал очень богатым, кто-то — большим профессионалом, кто-то — домохозяйкой, но, несмотря ни на что, мы до сих пор интересны друг другу и с большим удовольствием общаемся, а если необходима какая-то помощь — всегда помогаем друг другу.
Какими были ваши самые памятные роды?
Как это ни странно, я помню очень многие роды. Я могу забыть, знакомы ли мы или нет с этой конкретной пациенткой, которая сейчас пришла ко мне на прием, но когда она начинает рассказывать о своих предшествующих родах, я ее сразу вспоминаю. Есть и уникальные пациенты: одна моя пациентка родила семь детей, и, конечно, каждые ее роды я прекрасно помню. Есть пациентка, которая родила пятерых, и она рожает нон-стоп, у нее не успевает приходить менструация, это тоже довольно интересно. Есть пациентка, которая пришла ко мне в 39 лет рожать первого ребенка, и я с испугу сделала ей кесарево сечение, потому что я была молода и мне казалось, что 39 лет — это уже все… и в 44 года у нее уже было четверо детей. Представляете?
Разве после кесарева сечения не нужно делать перерыв 3 года до следующей беременности?
Ничего уже не надо. Раньше мы говорили «3 года», потом «2 года», потом «1 год», а сейчас я уже даже не знаю, что говорить. У меня недавно была пациентка, которую я прооперировала в первых родах, а уже через несколько месяцев она забеременела и затем родила сама.
Сейчас все так революционно меняется, что мы сами прямо сейчас пишем историю акушерства.
У меня, конечно, бывали и неудачи, когда дети рождались преждевременно, но, к счастью, все заканчивалось хорошо. У меня были дети весом в 650 грамм, 690 грамм. Была пациентка, которая первого ребенка родила весом в 495 грамм — не у нас, а в Санкт-Петербурге и, к счастью, наши коллеги этого ребеночка выходили — у него есть некоторые особенности в плане здоровья, но они минимальны. И эта пациентка пришла ко мне после этого, еще не беременной, нам удалось найти причину преждевременных родов, и она прекрасно выносила беременность, доходила до положенного срока. И таких историй миллион. В друзьях в фейсбуке у меня очень много моих пациентов, и я вижу на фотографиях их детей, этих уже 18-19-летних парней и девушек, чьи роды я прекрасно помню. Очень запоминаются роды друзей.
Вы принимали роды у своих друзей?
Конечно, я принимала роды у всех своих друзей. И когда мы собираемся вместе большой компанией, и они привозят своих детей, я понимаю, что буквально к каждому из этих 30-40 человек я имею самое непосредственное отношение. И это, безусловно, очень приятное ощущение.
Может ли что-то на родах заставить вас заплакать?
Довести меня до слез на родах может только моя собственная беременность. Я плачу редко, но когда я была беременна, я плакала на родах каждой своей пациентки. Я даже выходила в коридор, чтобы они, не дай Бог, этого не видели.
Какими вы видите перспективы современного акушерства?
Я всегда говорю своим коллегам, молодым врачам, о том, что современное акушерство всегда должно идти на шаг вперед. Мы так или иначе научились корректировать осложнения, но очень бы хотелось, чтобы современное акушерство занималось профилактикой этих осложнений, чтобы мы работали на шаг вперед. Тогда действительно появляется и удовлетворение от работы. Это получается не у всех, и у меня иногда тоже не получается, но к этому надо стремиться. Профилактика гипоксии, профилактика перенашивания, профилактика преждевременных родов, профилактика гестоза — это то, чем мы должны заниматься сейчас и в будущем. Надо всегда идти на шаг впереди.
Ксения Кнорре Дмитриева
Фотограф: Мария Жи


